英文名称 :congenital adrenal hyperplasia
中文别名 :先天性肾上腺皮质增生;先天性肾上腺增生症
先天性肾上腺皮质增生症(congenital adrenal hyperplasia,CAH)是一组先天性常染色体隐性遗传性疾病。由于类固醇激素合成过程中某种酶先天性缺陷,如21-羟化酶缺乏(21-hydroxylase deficiency,21-OHD),导致肾上腺皮质醇(cortisol)的合成完全或部分受阻,经负反馈作用促使垂体分泌的促肾上腺皮质激素(ACTH)增加,导致肾上腺皮质增生。酶阻断的前质化合物如17-羟孕酮(17-OHP)增多,经旁路代谢而致雄激素产生增多。临床上可出现肾上腺皮质功能减退或伴有失盐、女性男性化,男性假性性早熟。
本文阐述21-OHD型CAH。
本病的病因是由于皮质激素合成过程中所需酶先天性缺陷,皮质醇合成部分或完全受阻,导致肾上腺皮质增生。主要的酶缺陷有:21-羟化酶(CYP21)、11β-羟化酶(CYP11B1)、17-α羟化酶(CYP17)、3β-羟类固醇脱氢酶(3β-HSD)、18-羟化酶(CYP11B)等。
21-OHD(MIM 201910)是CAH中最常见的类型,占90%~95%。全世界21-OHD发生率为1/13 000,美国约为1/15 981,日本为1/19 111,欧洲约为1/14 970,美国阿拉斯加州人,爱斯基摩人发生率高达1/300~1/700。非典型21-OHD发生率约1/1000~1/500,Ashkenazic犹太人发生率高达1/21。中国新生儿CAH筛查是针对21OHD的筛查,上海交通大学医学院附属新华医院新生儿疾病筛查中心对32万新生儿CAH(21-OHD)筛查资料统计,发生率1/12 200。
正常类固醇激素合成代谢途径见图1。胆固醇经20,22-碳链酶作用后生成孕烯醇酮,经17α-羟化酶作用转变为17α-孕烯醇酮和脱氢表雄酮(dehydroepiandrosterone,DHEA),再经3β-类固醇脱氢酶作用,孕烯醇酮转变为孕酮、17α-孕烯醇酮转变为17-OHP,DHEA转变为雄烯二酮(androstenedione,∆4-A)。孕酮、17-OHP通过21-羟化酶、11-羟化酶等作用,最终生成醛固酮(aldosterone,Aldo)和皮质醇;DHEA与∆4-A经17β-羟类固醇脱氢酶(17β-hydroxysteroid dehydrogenase,17β-HSD),在肾上腺或部分在外周组织转变为睾酮(testosterone)。
21-OHD患者孕酮不能转变成脱氧皮质酮(deoxycorticosterone,DOC),导致Aldo合成受阻,血Aldo降低,临床可出现低血钠、高血钾和代谢性酸中毒,严重者出现循环衰竭而致死。21-OHD患者17-OHP不能转变为11-脱氧皮质醇,导致血皮质醇合成障碍,引起肾上腺皮质功能衰竭。由于皮质醇的合成缺陷,反馈引起垂体ACTH分泌增加,一方面刺激肾上腺皮质增生,另一方面17-OHP积聚经旁路代谢产生肾上腺雄激素(DHEA、∆4-A)增高,转变为雄激素(如睾酮)增高,临床表现为雄激素增高的症状和体征(如女性男性化,男性假性性早熟)。
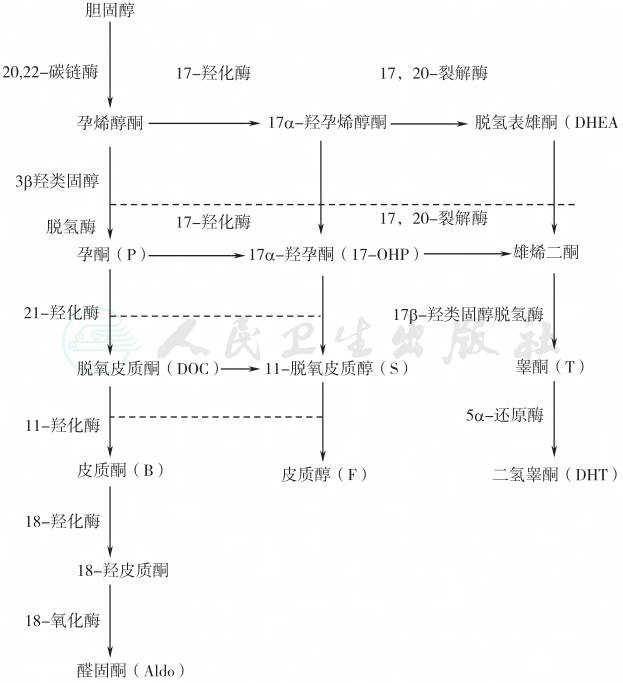
图1 肾上腺皮质类固醇激素的合成代谢途径
与21-羟化酶缺乏相关的21-羟化酶缺乏其病理生理学改变与该酶缺陷程度密切相关。可的松合成缺陷后由于缺乏了通常的一个负反馈调节,导致了垂体代偿性分泌促肾上腺激素和下丘脑代偿性分泌促肾上腺皮质激素释放激素。由于该类患者的糖皮质激素和盐皮质激素无法与促肾上腺激素和促肾上腺皮质激素释放激素同步释放,因此,在多数患者外源性的皮质激素补充就成为必需,以抑制肾上腺过度分泌雄激素和雌激素。此外,宫内的皮质激素缺乏可降低生后负反馈的敏感性而影响到治疗。由此导致的医源性皮质醇增生征合并肾上腺过度分泌的雄激素和雌激素可以导致儿童生长迟缓并引起代谢紊乱,如胰岛素抵抗、代谢综合征和不孕不育。
21-羟化酶缺乏的临床表现与促肾上腺皮质激素释放激素增加有关,包括心理改变的能量代谢紊乱。已发现过度分泌的促肾上腺皮质激素释放激素可以引起焦虑和抑郁,由21-羟化酶缺乏引起下丘脑-垂体-肾上腺轴过度活跃对心理有负面影响。由于促肾上腺皮质激素的慢性刺激,21-羟化酶缺乏患者的肾上腺皮质肿瘤发生率明显高于正常人群。CYP21变异的携带者和杂合子其下丘脑-垂体-肾上腺轴只有细微的功能异常。当给予促肾上腺皮质激素刺激后,50%~80%的携带者表现为可的松前体物质的分泌增加,如17-羟孕酮。携带者可以有较高的睾酮水平和较低的24小时可的松尿液排泄,以及当CRH刺激后有较高的促肾上腺皮质激素分泌。携带者绝大多数可以没有临床症状,如肾上腺危象、高雄激素表象和生长发育紊乱。糖皮质激素对于发育是必需的,同时该激素还有调节肾上腺髓质的作用。以发现在21-羟化酶缺乏的鼠和重型患者中存在肾上腺髓质功能障碍。糖皮质激素刺激苯乙醇胺-N-甲基转移酶的活性表达,该酶功能是将去钾肾上腺素转换成肾上腺素。
正常糖皮质激素的分泌是在肾上腺皮质的索状带,该激素对发育过程中肾上腺髓质的器官形成起到至关重要的作用。21-羟化酶缺乏的患者如肾上腺髓质发生缺陷,就会出现失盐型表现。临床上测定肾上腺髓质功能可以作为判别21-羟化酶缺乏病情轻重的一项有效生物指标,有研究显示3-甲基肾上腺素的基因分子结构改变和血液中游离3-甲基肾上腺素的浓度变化与临床表现密切相关。肾上腺素在葡萄糖代谢中起到了一定的作用,尤其在低龄儿童、21-羟化酶缺乏患者接受标准的糖皮质激素替代治疗后可以降低肾上腺髓质对肾上腺素的存储和对大运动量的血糖反应。运动前超剂量(2倍)服用氢化可的松对有21-羟化酶缺乏患者有缺陷的糖代谢是无帮助的。在那些间歇性发作低血糖的21-羟化酶缺乏患者中,肾上腺素很可能起到了重要作用。在非典型性21-羟化酶缺乏患者中已有报道甚至在糖皮质激素治疗以前已有高胰岛素血症。高雄激素症是青春期女孩和妇女高胰岛素血症的一个高危指标,并可能对21-羟化酶缺乏患者发育过程中出现胰岛素抵抗和卵巢多囊变起到一定的作用。因此,许多内分泌疾病,包括糖皮质激素和性激素的不平衡、肾上腺髓质功能低下都可归咎于这些激素的代谢紊乱并从理论上可以造成发育过程中出现各种症状。
1. 17-OHP测定
17-OHP是目前21-OHD的新生儿疾病筛查及临床诊断及随访的主要指标。17-OHP与皮质醇具有相同的分泌节律性,宜在早晨取血测定。出生时血17-OHP浓度增高可达90nmol/L,生后12~24h迅速下降至正常。早产、低体重儿血17-OHP浓度高于足月儿,感染、应激、合并心肺等急性病也可导致17-OHP浓度增高。因此,17-OHP浓度受多种因素影响出现波动,需结合其他指标综合评估。
2.血ACTH及皮质醇测定
可作为CAH诊断的参考指标,多数患者血ACTH有不同程度升高,皮质醇降低;但一些患者血ACTH及皮质醇可正常。
3.硫酸脱氢表雄酮(DHEA-S)、雄烯二酮(∆4-A)及睾酮测定
DHEA-S及∆4-A是肾上腺雄激素,典型患者这些激素水平增高。但5个月以下、青春发育期及成年期男性其睾酮生理性分泌增加,故对处于这些年龄段的患者不能单用血睾酮水平进行诊断。
4.肾素活性、醛固酮测定
可评估盐皮质激素储备情况。失盐型者肾素活性增高,醛固酮可增高(早期代偿期)或正常,失代偿期醛固酮可降低。
5.24h尿17-酮类固醇测定
是肾上腺雄激素(不包括睾酮)的代谢产物,患者该激素水平增高。
6.血电介质及血气分析
失盐型者出现低血钠,高血钾,代谢性酸中毒。
7.ACTH刺激试验
少数非典型型患者17-OHP可正常或轻度增加,需通过ACTH刺激试验来判定肾上腺皮质的储备功能,是鉴别21-OHD和其他类固醇合成酶缺陷的金标准。ACTH刺激后血17-OHP>300nmol/L可诊断为经典型21-OHD,17-OHP浓度为31~300nmol/L可诊断为非经典型21-OHD。
8.染色体核型检查
对于外生殖器两性难辨者,进一步做染色体核型分析以明确遗传性别。
9.影像学检查
肾上腺CT或MRI扫描作为疾病诊断的辅助方法。部分患者肾上腺肥大或增生;性腺B超探查子宫、卵巢或睾丸的存在与否。
10.骨龄测定
左手及腕骨X线摄片测定骨龄,CAH患者骨龄提前。
1.向家长详细介绍疾病的病因、预后,使家长树立信心。
2.CAH需终身激素治疗,指导正确服用激素的重要性,详细介绍服用的时间、剂量及药物不良反应。
3.如患儿出现拒食、呕吐、腹泻、嗜睡、体重不增或下降等症状,立即就诊。
4.出院后定期复查,随访内容包括身高、骨龄、雄激素、电解质等。













