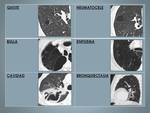
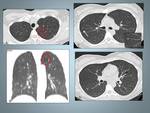
1-INTRODUCCIÓN:
La enfermedad quística pulmonar es un grupo heterogéneo de patologías que tienen en común la presencia de quistes,
que pueden ser focales,
MULTIFOCALES,
o DIFUSOS .
En este trabajo nos vamos a dedicar al estudio de la enfermedad difusa quística y aquellas entidades que pueden mostrar quistes múltiples de forma ocasional .
También mencionamos las dos entidades que comprenden el principal diagnóstico diferencial por simular enfermedad quística difusa (enfisema y bronquiectasias) .
La presencia y extensión de las formaciones quísticas se valora mejor en la TCAR que en la radiografía de tórax.
La morfología,
localización,
distribución y hallazgos radiológicos asociados son claves para alcanzar el diagnóstico,
asociados a la historia clínica y a la evaluación serológica
2-CLASIFICACIÓN
Muchas enfermedades pulmonares difusas se pueden presentar como quistes.
Aunque clásicamente se asocia a tres entidades,
La HISTIOCITOSIS DE CÉLULAS DE LANGERHANS, la LINFAGIOLEIOMIOMATOSIS y el estadio final de la FIBROSIS (patrón en panal).
Sin embargo existen otras entidades menos frecuentes que suponen una alternativa diagnóstica,
siendo el diagnóstico diferencial extenso.
Table 1

Table 1: Enfermedad pulmonar quística difusa.
3-DEFINICIONES
La TCAR muestra el intersticio pulmonar normal y anormal,
y las características morfológicas tanto de las alteraciones parenquimatosas difusas como localizadas,
siendo superior a la radiografía simple.
Es clave el uso de una terminología clara y consesuada para conocer y y describir los hallazgos ( Nomenclature Committee of the Fleischner Society):
- Bulla: Lucencia parenquimatosa redonda o área de baja atenuación,
con una interfase bien definida, de más de 1 cm,
con una pared fina.
- Cavidad: Espacio lleno de gas,
visto como una lucencia o una área de baja atenuación,
dentro de una consolidación,
masa o nódulo.
- Quiste: Lucencia redonda con una interfase bien definida con el parénquima normal.
Presenta pared de grosor variable pero generalmente menor de 2 mm y sin asociación a enfisema pulmonar.
- Enfisema: Aumento anómalo y permanente de los espacios distales al broquiolo terminal y acompañado de destrucción de las paredes de los espacios aéreos involucrados.
Se visualiza como áreas focales de muy baja atenuación.
- Neumatocele: Espacio de paredes finas,
lleno de gas,
dentro del pulmón,
que característicamente aumenta de tamaño en un periodo de días a semanas y casi invariablemente se resuelve.
- Bronquiectasia: Dilatacion bronquial con respecto a la arteria acompañante.
Ausencia de afilamiento del bronquio a menos de 1 cm de la pleura.
Table 2
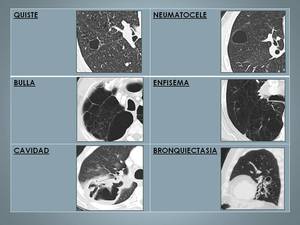
Table 2: Imágenes definiciones.
4-ENFERMEDAD PULMONAR QUÍSTICA DIFUSA
4.1-CLÁSICAS
4.1.1- Histiocitois de Células de Langerhans (HCL).
HCL es una enfermedad infrecuente que se caracteriza histológicamente por una proliferación de células de Langerhans.
Existe una gran asociación entre la enfermedad y el hábito tabáquico,
ocurre frecuentemente en adultos jóvenes.
En el momento de la aparición el 20-25% están asintomáticos.
La mayoría presentan síntomas respiratorios: tos seca y disnea.
El neumotórax es una complicación frecuente,
puede ser la primera manifestación (15%).
Un tercio presentan síntomas inespecíficos constitucionales.
La infiltración peribronquial de las células de Langerhans e inflamatorias se traduce en la presencia de nódulos intersticiales, posteriormente los nódulos cavitan y se transforman en quistes de pared fina que pueden confluir.
Los quistes pueden presentar formas variadas (polilobulados,
irregulares,
bizarros),
y pueden medir desde milímetros hasta algunos centímetros.
Se localizan en los lóbulos superiores respetando los ángulos cardiofrénicos,
característica que los diferencia de la LAM.
Las anomalías más frecuentes en la TCAR Table 3 son los quistes (80% de los pacientes) y los nódulos presentes en el 60-80%.
Otros hallazgos menos frecuentes son los nódulos cavitados,
la reticulación y las áreas de atenuación en vidrio esmerilado.
La incidencia de estas anomalías depende del estadio de la enfermedad.
En los pacientes con sintomatología reciente,
la anomalía predominante son los nódulos pequeños,
que pueden variar desde unos pocos hasta una gran cantidad.
Tienden a tener una distribución centrolobulillar.
La cavitación suele ocurrir unas pocas semanas después de la TC inicial.
A medida que progresa los quistes se convierten en el hallazgo predominante.
Con el avance de la enfermedad se evidencia la fibrosis y por último un patrón en panal de abeja.
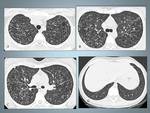
Fig 1,2,3 y 4
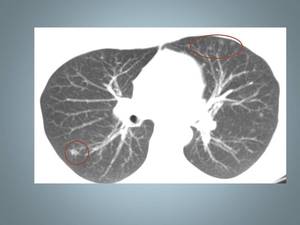
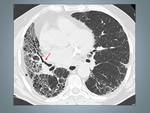
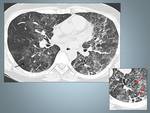
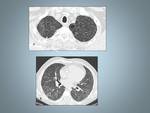
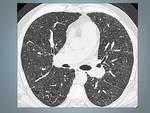
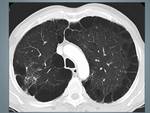
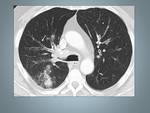
Fig. 1: Paciente 33 años diagnosticado de Histiocitosis de Langerhans. En la TCAR se muestran sutiles nódulos entrolobulillares.
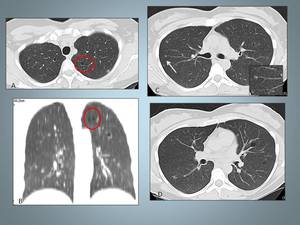
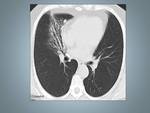
Fig. 2: Histiocitosis de Células de Langerhans en paciente de 40 años.A,B TCAR Y Reconstrucción MID en las que se identifican quistes bien definidos de predominio en lóbulos superiores, respetando las bases, observese la reconstrucción coronal (B).C y D Imágenes TCAR con nódulos sutiles (flecha) ver el detalle, asociados a pequeñas formaciones quísticas.Rodeados de un parénquima normal.
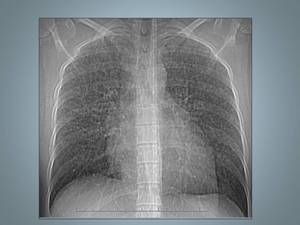
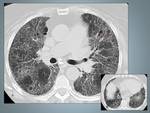
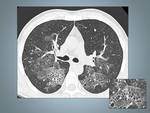
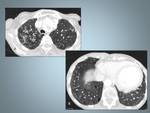
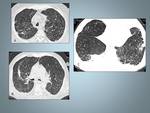
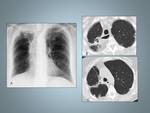
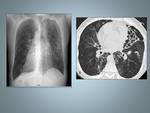
Fig. 3: Histiocitosis de células de Langerhans: mujer de 25 fumadora con diagnóstico histopatológioco por biopsia abierta.La Radiografía de tórax muestra un patrón micronodular de distribución bilateral y difusa respetando los surcos costofrénicos.
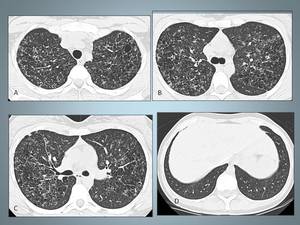
Fig. 4: Paciente del caso anterior, muestra una mala evolución clínica y radiológica. A,B y C La TCAR muestra numerosos quistes de varios tamaños, de distribución difusa y bilateral. C, Las bases pulmonares se encuentran totalmente respetadas en las imagenes de TCAR.
El volumen pulmonar suele estar conservado o ligeramente aumentado.
La presencia de quistes difusos y micronódulos centrilobulares en un paciente fumador es diagnóstico.
La enfermedad puede resolverse o estabilizarse con el cese de hábito tabáquico y los corticoides o progresar a fibrosis.
Puede asociarse con enfermedad Hodgkin y carcinoma broncogénico probablemente por su relación con el tabaco.
4.1.2-Linfagioleiomiomatosis
Es una enfermedad rara que se caracteriza por una proliferación peribroncovascular de células musculares lisas,
asociada con obstruccion de la via aérea y vascular y con la formación de quistes.
Afecta casi exclusivamente a mujeres con edad media 30-35 años.
El síntoma de presentación suele ser la disnea,
cuando es aguda suele asociarse a neumotórax.
La tos y la hemoptisis son síntomas poco frecuentes.
Los principales hallazgos intraabdominales son angiomiolipomas renales y adenopatías abdominales aumentadas.
LAM ocurre esporádicamente o asociada con esclerosis tuberosa.
La afectación pulmonar por la ET es de 1-2.5%,
en un tercio aparecen quistes subclínicos.
Algunos autores consideran la LAM una forma incompleta de la esclerosis tuberosa (ET).
desde un punto de vista radiológico pueden ser indistinguibles la LAM de la ET asociada a LAM,
la presencia en la ET de lesiones óseas escleróticas puede ayudar al diagnóstico.
Se ha descrito neumotórax 40-50% de los casos,
puede ser la manifestación inicial de la enfermedad,
en un 20 % ocurre derrame, típicamente quilotórax.
En la radiografía simple en los estadio iniciales puede ser normal,
se puede apreciar engrosamiento intersticial grosero,
en mujeres jóvenes con hiperinsuflación pulmonar.
Pueden aparecer derrame pleurales y neumotórax espontáneo.
En la TCAR Table 4 los hallazgos característicos consisten en numerosos quistes rellenos de aire,
rodeados de parénquima normal.
Suelen medir entre 2 y 20 mm, aunque pueden alcanzar 6 cm.
Suelen ser redondos y de paredes lisas.
Se distribuyen difusamente sin respetar ningún área .
El principal diagnóstico diferencial es con la HCL.
Fig 5 y 6.
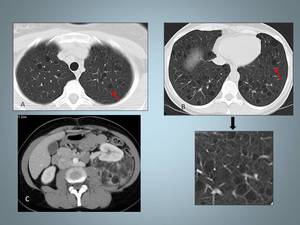
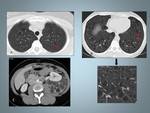
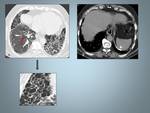
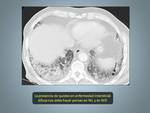
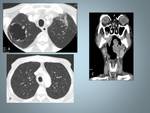
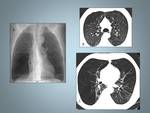
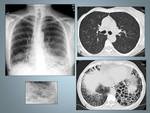
Fig. 5: Mujer de 44 años con disnea, tos asociado a síndrome general.A y B: Imágenes de TCAR que muestra múltiples quistes de distintintos tamaños con distribución difusa.Observese la morfología redondeada (flechas).
C: TC Abdominal que muestra un angiomiolipoma renal izquierdo con desplazamiento anterior del riñón.
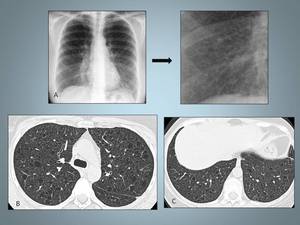
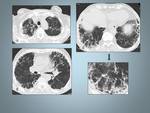
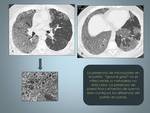
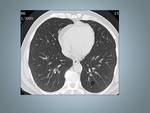
Fig. 6: Mujer de 38 años con disnea. A: Radiografía tórax PA e imagen ampliada de la base derecha en la que se observa un fino patrón reticular, donde es posible identificar algún pequeño quiste.
B y C: TCAR muestra quistes de tamaño y forma regular, con parénquima intermedio de apariencia normal.Obsérvese la afectación de los senos costofrénicos.
El tamaño de los quistes se reduce en espiración demostrando comunicación con la vía aérea.
Puede existir un ligero engrosamiento de los septos interlobulilarres o áreas de atenuacion en vidrio deslustrado, probablemente por hemorragia pulmonar.
El único tratamiento curativo es el trasplante pulmonar aunque puede recidivar.
4.1.3-Fibrosis pulmonar
El característico patrón en panal de abeja es secundaria a la fibrosis alveolar e intersticial que conduce a distorsión alveolar y bronquioloectasias.
Desde el punto de vista anatomopatológico,
el patrón en panal se define por la presencia de pequeños espacios quísticos aéreos cubiertos por epitelio y rodeados de tejido fibroso.
Dicho patrón indica tejido pulmonar muy dañado puede verse en múltiples procesos: NIU,
enfermedades del colágeno ( Artritis reumatoide y esclerodermia),
asbestosis,
sarcoidosis,
neumonitis por hipersensibilidad,
neumonía intersticial descamativa.
En TCAR produce un característico aspecto quístico.
Los quistes oscilan entre algunos mm y algunos cms,
los más frecuentes en torno a 1cm.
Su pared bien definida fina (1-3mm).
Son más numerosos en el pulmón periférico y en regiones subpleurales.
Los quistes en panal pueden formar una única capa en el pulmón subpleural,
aunque a medida que avanza la enfermedad se unen unos a otros en varias capas; ello permite distinguirlos claramene de las bullas en pacientes con enfisema paraseptal.
Se asocia a otros hallazgos distorsión de la arquitectura,
bronquiectasias por tracción,
engrosamiento intersticial intralobulillar,
densidades lineales irregulares.
En pacientes con engrosamiento septal en TCAR,
la presencia de un patrón en panal permite distinguir la fibrosis de otras casuas como edema pulmonar o linfangitis carcinomatosa.
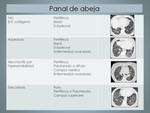
La distribución del patrón en panal es importante desde el punto de vista diagnóstico.
Tabla 5
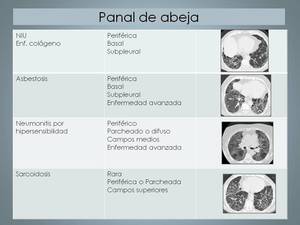
Table 5: Patrón panal de abeja
Es muy importante determinar la presencia o ausencia de panal en la TCAR de pacientes con una neumonía intersticial de causa no filiada,
ya que podemos realizar el diagnóstico de certeza de neumonía intersticial usual sin necesidad de realizar biopsia.
Para ello se deben de cumplir los siguientes criterios:
- Patrón reticular con predominio periférico y basal.
- Patrón en panal de abeja.
- Ausencia de características atípicas: nódulos centrilobulillares,
nodulos peribroncovasculares,
consolidaciones extensas o extensas opacidades en vidrio deslustrado.
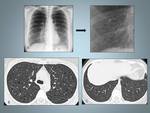
Fig.
7
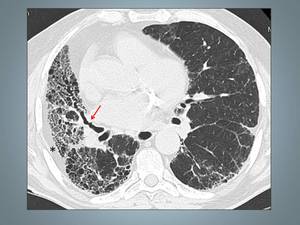
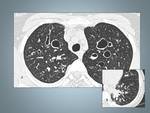
Fig. 7: Neumonía intersticial usual: El estudio con TCAR muestra un patrón reticular, y un marcado patrón en panal de abeja de localización subpleural. Se asocian áreas de atenuación en vidrio esmerilado. Son evidentes las bronquiectasias de tracción (flecha). Obsérvese la llamativa retracción de la grasa extrapleural (asterisco).
Fig.
8
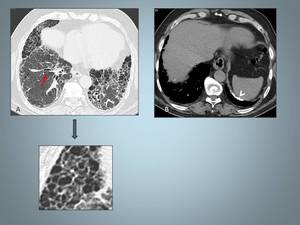
Fig. 8: Paciente con historia de exposición al amianto. A: TCAR en bases pulmonares con patrón en panal de abeja, de localización fundamentalmente subpleural, observese el detalle. Se asocia a engrosamiento del intersticio axial, a bronquiectasias de tracción (flecha roja). B: Imagen axial con ventana de abdomen a la altura de los diafragmas, identificando placa calcificada en la pleura diafragmática izquierda (cabeza de flecha).
Fig.
9
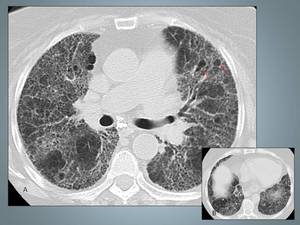
Fig. 9: Mujer de 68 años diagnosticada de alveolitis alérgica extrínseca con test de exposición al heno (+). A y B: Imánges axial de TCAR con cambios de fibrosis con extenso patrón reticular fino de distribución difusa con áreas de patrón en vidrio esmerilado e inicio de patrón en panal de abeja en la región subpleural, con presencia de broquiectasias de tracción. Obsérvese lobulillos realivamente radiolucentes (flechas), este hallazgo traduce la presencia de atrapamiento aéreo y perfusión en mosaico. Las bases se encuentran menos afectadas (B).
Fig.
10
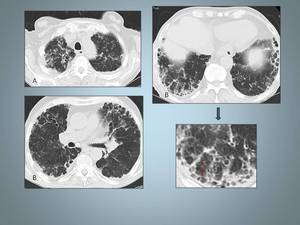
Fig. 10: Hombre 86 años con Artritirs Reumatoide a tratamiento de años de evolución.En las imágenes de TCAR patrón intersticial bilateral y difuso con áreas de panalización de predominio en región subpleural, observese el detalle en las bases (flecha).Resaltar la llamativa afectación de los lóbulos superiores con presencia de bronquiectasias(A).
4.2 ESPORÁDICAS
4.2.1-Neumocistis Jiroveci.
Infección fúngica en pacientes con inmunocomprometidos, fundamentalmente pacientes con sida y CD4<200.
Presentación clínica es variable tos no productiva,
hipoxia,
mal estar,
fiebre
La forma de presentación más frecuente en TCAR son las opacidades bilaterales y simétricas en vidrio esmerilado,
de predominio perihiliar o difusas.
El desarrollo de quistes se presentan en 10% es más frecuente en pacientes que se les ha administrado pentamidina en aerosol.
Los quistes pueden localizarse en cualquier zona del pulmón,
son más frecuentes en lóbulos superiores y región subpleural.
Suelen presentar forma esférica,
su tamaño oscila entre 1-5 cm de diametro.
presentan pared fina.
Fig 11
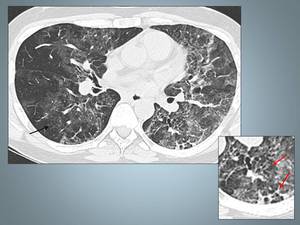
Fig. 11: Imagen axial TCAR presenta un patrón en vidrio deslustrado con pequeñas opacidades centrolobulilllares flechas negras y pequeños quistes, ver detalle (flechas rojas) en la región subpleural del LII.
Fig 12
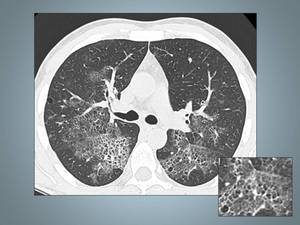
Fig. 12: Paciente con insuficiencia respiratoria y síndrome general que se diagnostica de VIH y en el BAL se confirma Pneumocistis Jiroveci, Imagen axial de TCAR con áreas parcheadas de patrón en vidrio esmerilado, con discreto engrosamiento del intersticio axial y presencia de pequeñas formaciones quísticas. Obsérvese las pequeñas formaciones quísticas en el detalle.
4.2.2 Neumonía Intersticial Linfoide
Suele ocurrir en asociación con síndrome de Sjögren,
SIDA,
Castleman,
Cirrosis biliar primaria,
Lupus,
enfermedad tiroidea autoinmune.
Afecta fundamentalmente a adultos,
salvo en pacientes con SIDA que suelen ser niños.
Es más frecuente en mujeres.
Los síntomas más frecuentes son tos y disnea.
Histopatológicamente se caracteriza por un proliferacion intersticial difusa de pequeños linfocitos.
Los hallazgos radiográficos más frecuentes son un patrón reticular o reticulonodular que afecta fundamentalmente a las zonas inferiores.
En la TCAR se identifican: áreas bilaterales de atenuación en vidrio esmerilado y nodulos centrolobulillares mal definidos,
tambien aparecen nódulos subpleurales,
engrosamiento broncovascular y quistes.
los quistes presentes en un 80% de los casos,
son de tamaño variables,
1-30mm.
Su pared suele ser fina.
tienen preferencia sobre las bases.
Afectan a menos 10% pulmón.
Todos los hallazgos son reversibles salvo los quistes.
La enfermedad puede mejorar con conticoides o evolucionar a fibrosis pulmonar,
infección sistémica o evolve a linfoma.
Fig.
13
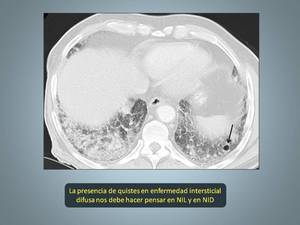
Fig. 13: Neumonía intersticial linfoide con quistes. TCAR en el que se aprecia patrón en vídrio deslustrado bilateral de predominio en el lado derechho. Obsérvese presencia de quiste en LII (flecha). Paciente con síndrome de Söjgren que acude por disnea .
4.2.3-Neumonía intersticial descamativa (NID)
La NID es una entidad rara; el 90% de los pacientes son fumadores,
puede ser secundaria a inhalación de sustancias o reacción a drogas.
Los pacientes presentan disnea progresiva y tos.
La Radiografía de tórax muestra un aumento de la opacificaciónn basal con disminución del volumen pulmonar.
En la TCAR se caracteriza por patrón en vidrio esmerilado en los lóbulos inferiores y de predominio subpleural,
en el 50% suele aparecer una fina reticulación.
Las bronquiectasias y el patrón en panal son raros.
Pueden identificarse pequeños quistes en el seno del patrón en vidrio deslustrado,
Los hallazgos en la TCAR son inespecíficos y para el diagnóstico de confirmación se requiere biopsia.
Fig.
14
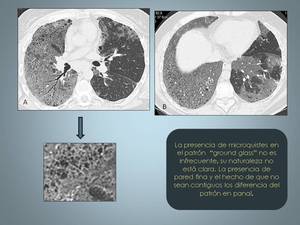
Fig. 14: Neumonía intersticial descamativa. A y B TCAR que muestra un extenso patrón en vidrio esmerilado de distribución bilateral más llamativo en el lado derecho, con numerosos quistes de pequeño tamaño, obsérvese el detalle.
4.2.4-Neumonitis por hipersensibilidad
La neumonitis por hipersensibilidad está causada por la exposicion a diversos antígenos labolares y medioambientales.
Las manisfestaciones clínicas y radiológicas son suficientes para su diagnóstico.
El diagnóstico se basa en los hallazgos radiológicos,
citológicos e histopatológicos.
Las radiografías con frecuencia no muestran ninguna anomalía definida.
Los expertos generalmente han divido los síntoma de la enfermedad en aguda,
subaguda y crónica.
A menudo esta clasificación no está clara.
En las fases aguda y subaguda las anomalías predominantes en la TCAR son opaciades en vídrio deslustrado y nódulos centrolobulillares mal definidos de predominio en la parte media y bases.
En esta fase también son característicos la aparición de quistes.
Fig.15
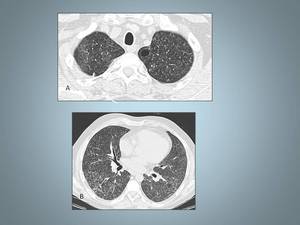
Fig. 15: Quistes en Alveolitis alérgica extrínseca. A, TCAR en ápices pulmonares en el que se identifica nódulos centrolobulillares mal definidos, un quiste (flecha) en LSI. Paciente de 45 años granjero.
Cuando se desarrolla fibrosis,
puede asemejar a pacientes con FPI o NINE.
En pacientes con fibrosis se puede ver opacidades en vidrio esmerilado y atrapamiento aéreo.
Estos hallazgos favorecen el diagnóstico de HPS.
4.2.5- Sarcoidosis
La sarcoidosis es una entidad inflamatoria multisistémica crónica de etiología desconocida.
Se caracteriza por granulomas epitelioides no caseificantes.
Puede afectar a cualquier órgano,
siendo el al pulmón y las adenopatías mediastínicas las más afectadas (90%).
La TCAR evalua detalles parenquimatosos sutiles que ayudan a discriminar entre inflamación y fibrosis.
Es especialmente util en aquellos casos con clínica atípica o hallazgos radiográficos inusuales.
Dentro de las manifestaciones atípicas se incluyen los cambios fibroquísticos que incluyen quistes fibróticos,
bullas y enfisema paracicatricial,
representan estadio avanzado.
Los quistes que simulan panal de abeja en pacientes con sarcoidosis se distribuyen en la región subpleural en campos medios y superiores respetando las bases.
Ocasionalmente pueden ser vistos en las bases pudiendo diagnosticarse erroneamente de NIU.
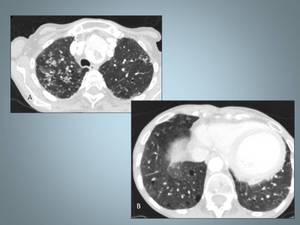
Fig. 16: Paciente de 83 años con sarcoidosis de larga evolución. A, TC de tórax que muestra nódulos de distribución broncovascular en lóbulos superiores. B, TC tórax que muestra quistes de distinto tamaño en LII.
4.2.6 Metástasis quísticas
Las metástasis quísticas son frecuentes en tumores de origen epitelial,
menos frecuentes en tumores de origen mesenquimal o hematopoyetico.
Es fundamental la historia de tumor primario conocido para sugerir el diagnóstico.
Las metástasis pueden convertirse en quísticas después de tratamiento quimioterápico,
esta transformación no implica respuesta completa.
Fig 17
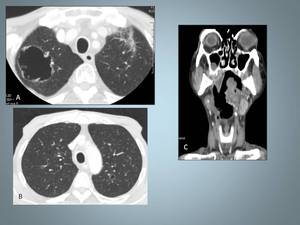
Fig. 17: Varón de 64 años con antecedente de neoplasia laringea. En las imágenes de la TC se identifican dos lesiones quísticas metastásicas no presentes en TC previo, localizadas en el LSI (A) y LII (B). En la imagen (C) se visualiza la gran tumoración supraglogica inicial.
4.2.7-Otros
Neumatocele: los traumatimos pulmonares pueden dar lugar a la fomación de colecciones aereas que pueden ser desde agudos por laceraciones o bien secundarios a hematomas.
Se resuelven en semanas.
Fig 18
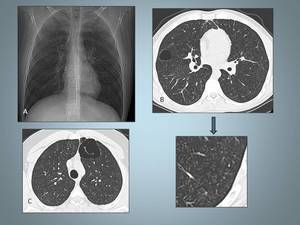
Fig. 18: Neumatoceles. A, Radiografía PA de tórax en la que se identifican dos imágenes quísticas localizadas en LSD y LSI respectivamente. B TCAR en la que se identifica una lesión quística correspondiente a un neumatocele, obsérvese el detalle en el que se aprecia nódulos centrolobulillares. C, TCAR que muestra el otro neumatocele visibre en la radiografía simple. Los neumatoceles fueros seundarios a postPEEP en paciente ingresado en UVI con insuficiencia respiratoria secundaria a alveolitis alérgica extrínseca
Smoke-related.
Las lesiones quisticas pueden aparecer en pacientes fumadores sin presentar NID ni HCL,
relacionada probablemente con bronquiolis respiratoria asociada a enfermedad intersticial pulmonar.
Fig 19
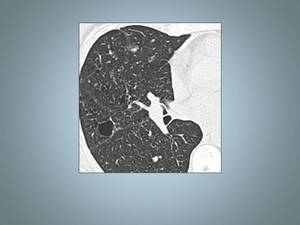
Fig. 19: Paciente fumador con áreas de enfisema centrolobulillar y pequeño quiste.
Age-related.
En personas de edad se pueden identificar quistes de pared fina sin existir historia previa de tabaco.
No está claro porque mecanismo se producen.
Fig 20
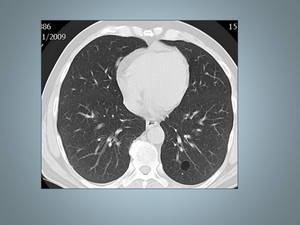
Fig. 20: Paciente de 65 años no fumador, sin antecedentes de interés. TCAR muestra un pequeño quiste en LII:
4.3.
SIMULADORAS
4.3.1-Enfisema
El enfisema pulmonar se define como la condición del pulmón que se caracteriza por el aumento anormal y permanente de los espacios aereos distales al bronquiolo terminal acompañado por la destrucción de sus paredes.
En cuanto a su morfología se clasifica en centrolobulillar (centroacinar) y panlobar (panacinar).
Otros subtipos incluyen enfisema paraseptal y enfisema paracicatricial.
Enfisema centrilobulilllar.
Resulta de la dilatación o destrucción de los bronquiolos respiratorios y es el tipo que más se asocia a los fumadores.
las lesiones se localizan más frecuentemente en los lobulos superiores.
Fig 21 y 22
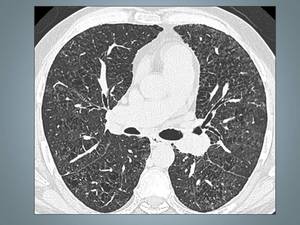
Fig. 21: Enfisema centrolobulillar. TCAR muestra numerosos "agujeros" distribuidos de forma bilateral y difusa que distorsionan el parénquima pulmonar.
Enfisema panlobular
Se asocia al deficit de alfa 1 antitripsina y resulta de la dilatación
y destrución del acino entero.
Puede ser dificil de detectar.
Fig 23
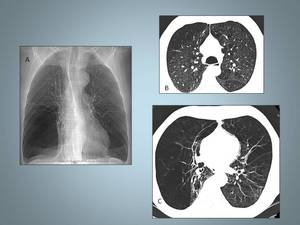
Fig. 23: Enfisema panlobulillar. A, Radiografía de tórax que muestra hiperinsufración, aplanamiento de los diafragmas marcada disminución de la vascularización en campos medios e inferiores. B y C TCAR muestra importante destrucción del parénquima pulmonar con importante enfisema disminución de los vasos en lóbulos inferiores. El paciente presntaba un déficit de alfa 1 anti-tripsina.
Tabla 7
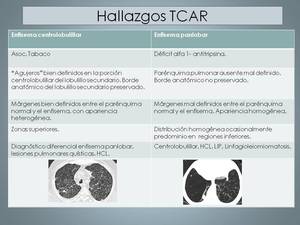
Table 7: Diagnóstico diferencial enfisema centrolobulillar/panlobar.
Subtipos:
Enfisema paraseptal:
El patrón de destrucción se localiza en la periferia adyacente a la pleura o a lo largo de los septos interlobulares.
se suele asociar a enfisema centrolobulillar o panlobar.
Fig 24
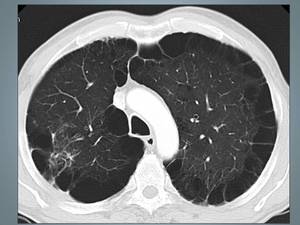
Fig. 24: Enfisema paraseptal: Hallazgos característicos en TCAR.Bullas adyacentes a la pleura.
Enfisema paracicatricial:
La destrucción del parénquima se localiza adyacente a las áreas de ciatriz.
Por definición es limitado.
Fig 25
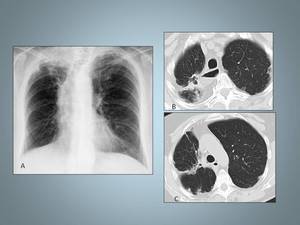
Fig. 25: paciente 75 años . En las imagenes de TCAR se identifican tractos pleuroparenquimatosos residuales en el LSD. El parénquima adyacente muestra áreas de enfisema
Debe de existir una destrccción mayor del 30% para que se produzca una alteración de las pruebas funcionales.
La radiografía tiene una baja sensibiliad para enfermedad moderada y media.
El único signo directo es la presencia de bullas.
Los signos indirectos incluyen ausencia de vasos pulmonares y reducción de su calibre y la hiperinsuflación pulmonar ( aplanamiento de diafragmas,
aumento del espacio retroesternal).
En la TCAR el enfisema se caracteriza por la presencia de áreas de baja atenuacion.
El enfisema centrolobulillar se caracteriza por la presencia de múltiples áreas pequeñas redondas de baja atenuacion, de predominio en campos superiores.
El enfisema panlobular se caracteriza por patrones homogéneos de baja atenuación que puede afectar a todo el pulmón.
El enfisema paraseptal se ve como bullas adyacentes a la pleura o a lo largo de los septos.
puede aparecer aislado o asociado al enfisema centrolobulillar o panlobular.
el enfisema cicatricial se localiza adyacente a areas de cicatriz.
es limitado en extensión y tiene poca relevancia clínica.
Las opciones terapeúticas pueden depender de las extensión y características del TCAR.
4.3.2-Bronquiectasias.
las bronquiectasias es un desorden carcterizado patologicamente por dilatación localizada irreversible del bronquio.
las causas y asociaciones son múltiples Tabla 8

Table 8: Etiología bronquiectasias
Los pacientes pueden estar asintomáticos o presentar con síntomas inespecíficos como tos productiva,
disnea,
hemoptisis intermitente,
infecciones recurrentes del tracto inferior.
La radiografía de tórax tiene muchas limitaciones y los hallazgos son inespecíficos,
existen una serie de signos que las caracterizan.
Signos Directos:
- Opacidades lineales paralelas.
- Opacidades tubulares.
- Opacidades en anillo o imágenes quísticas.
Signos Indirectos:
- Atelectasia.
- Agrupamiento vascular.
- Oligohemia.
La TCAR es el gold standar para su diagnóstico.
El signo principal es la dilatación bronquial.
Hallazgos específicos:
- La razón del diámetro broncoarterial mayor de 1 cm.
(alta sensibilidad pero especificidad limitada).
- Ausencia de disminución del calibre bronquial.
signo más precoz de bronquiectasias cilíndricas.
En la imagen transversal se traduce en la ausencia de cambio de tamaño en unos 2 cm después de la ramificación.
- Visualiación de bronquios a 1 cm de la pleura costal.
- Los hallazgos CT asociados importantes incluyen engrosammiento de la pared bronquialy de septos interlobulillares,
atenuación en mosaico,
atrapamiento aéreo y pérdida de volumen.
Las bronquiectasias pueden clasificarse,
en orden creciente de gravedad,
como cilíndricas,
varicosas y quísticas.
Fig 26
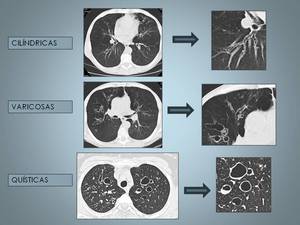
Fig. 26: Clasificación bronquiectasias
Pero esta clasificación no aporta información respecto a la etiología.
si tenemos en cuenta su distribución podemos obtener información respecto a su etiología.
Tabla 9
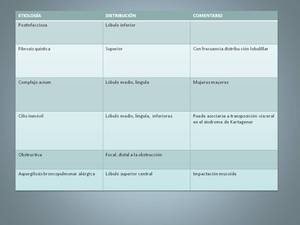
Table 9: Distribución según etiología de las bronquiectasias.
la permanente dilatación de los bronquios especialmente en bronquiectasias quísticas o saculares en la fibrosis quística pueden simular enfermedad pulmonar quística difusa,
la TCAR es de gran ayuda para diferenciar las bronquiectasias de los verdaderos quistes,
demostrando la conexión con el árbol bronquial.
Fig 27,
28 ,
29,
y 31
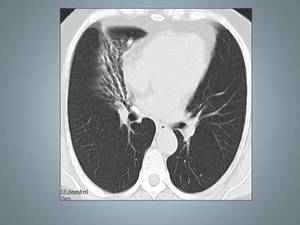
Fig. 27: Síndrome del lóbulo medio.
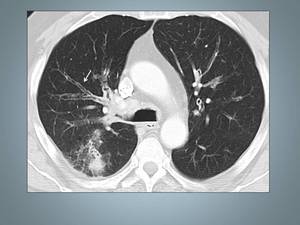
Fig. 28: Bronquiectasias en paciente con amiloidosis pulmonar. En la imagen en TCAR se identifica bronquiectasias cilíndricas (flecha). Obsérvese consolidación del espacio aéreo en LSD.
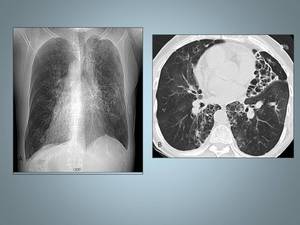
Fig. 29: Síndrome de Kartagener. A, Radiografía de tórax que muestra dextrocardia e imágenes tubulares compatibles con bronquiectasias de predominio izquierdo. B, TCAR muestra numerosas bronquiectasias, sobretodo en la língula quísticas y varicosas.
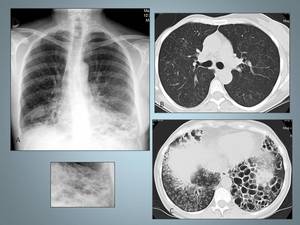
Fig. 30: Mujer de 48 años con síndrome del cilio inmóvil.A, En la radiografía de tórax son evidentes las formaciones quísticas fundamentalmente en el LII que corresponden a bronquiectasias. B y C, En las imágenes de TCAR se demuestra las numerosas bronquiectasias quísticas localizadas en LII, en el LID en la figura B, se identifican un patrón de árbol en brote secundario a sobreinfección por pseudomonas.
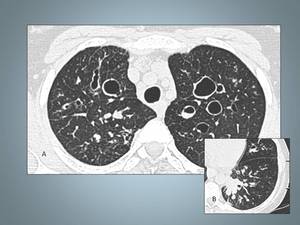
Fig. 31: Bronquiectasias quísticas. En la TCAR muestra espacios quísticos dilatados con paredes finas algunas con contenido. En el detalle es más evidente la ocupación de los bronquios dilatados. Paciente con fibrosis quística.
5-BIBLIOGRAFÍA

Fig. 32: Bibliografía