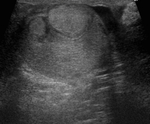
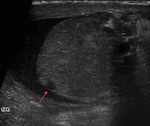
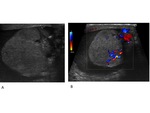
La ecografía continúa siendo la prueba de imagen de primera línea en la exploración del escroto agudo.
Los radiólogos jugamos un papel muy importante en la toma de decisiones frente a los hallazgos ecográficos,
sobre todo en los casos de escroto agudo.
De ahí la necesidad de dominar,
no sólo la anatomía escrotal sino la patología y sus características ecográficas.
1.
Anatomía ecográfica del escroto
El escroto: El escroto es un saco formado por un conjunto de envolturas dividido en dos por un rafe tendinoso.
Cada saco (hemiescroto) contiene un testículo con el epidídimo y el cordón espermático.
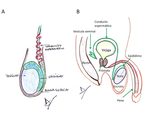
Fig. 1.
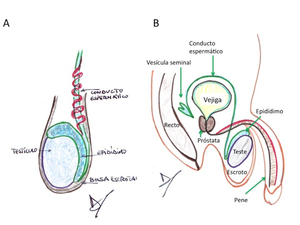
Fig. 1: A: Anatomía del escroto y su contenido.
B. Ilustración sagital del espacio pélvico con la anatomía escrotal y sus relaciones.
Las envolturas o capas que forman la pared del escroto desde la superficie hasta los planos profundos son siete: la piel,
el músculo dartos,
la capa celular subcutánea,
la fascia espermática externa,
el músculo cremáster,
la fascia espermática interna y la túnica vaginal Fig. 2.
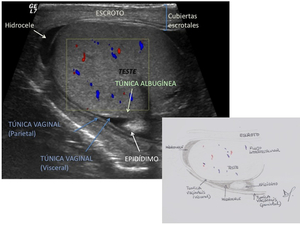
Fig. 2: Representación ecográfica e ilustración de las capas del escroto. Las capas parietal y visceral de la túnica vaginal se separan por la presencia de hidrocele. La capa albugínea está pegada al testículo y no se diferencia de la capa visceral vaginal.
La túnica vaginal es una membrana serosa con dos capas,
llamadas visceral y parietal,
que deriva del proceso vaginal del peritoneo y entre ellas forman un espacio virtual.
La vaginal recubre el testículo y epidídimo por fuera de la albugínea salvo en la parte posterior,
en la unión del testículo y el epidídimo Fig. 3.
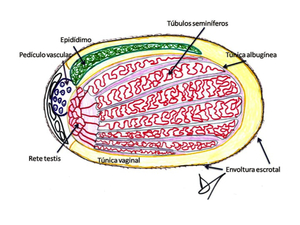
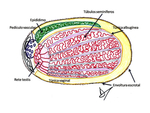
Fig. 3: Ilustración de la anatomía del testículo.
- Contenido del escroto:
El testículo: los testículos son dos glándulas ovaladas y simétricas alojadas en la bolsa llamada escroto.
Son las gónadas másculinas y su función es la producción de espermatozoides y hormonas sexuales masculinas.
La túnica albugínea es la capa fibrosa que envuelve el testículo.
La albugínea emite numerosos septos desde su cara interna o profunda que convergen en la parte posterior del testículo donde se pliega hacia el interior del mismo formando un septo incompleto llamado mediastino testicular (medistinum testis). Esta tabicación da lugar a numerosos lobulillos (200-400) con forma de cuña que contienen los túbulos seminíferos donde se forma el esperma.
Los túbulos confluyen en el mediastino testicular formando la rete testis Fig. 5.
El epidídimo: Es una estructura curvada que mide 6-7 cm,
con situación posterolateral al testículo Fig. 1. Las partes del epidídimo son: cabeza,
cuerpo y cola.
Fig. 7.
Su función es transportar el semen producido en los conductos espermáticos hasta el conducto deferente.
Los apéndices testiculares: son restos embrionarios,
siendo los más frecuentes el apéndice testicular y el apéndice epididimario.
El apéndice testicular (hidátide de Morgagni) es de morfología ovoidea y se suele localizar en la línea que separa el testículo y la cabeza del epidídimo Fig. 7.
El apéndice epididimario suele ser similar al testicular pero pediculado y está localizado en la cabeza del epidídimo.
Ambos pueden calcificarse.
El cordón espermático: Está constituido por el conducto deferente,
las arterias cremastérica,
deferencial y testicular,
el plexo venoso pampiniforme,
nervio genitofermoral,
los vasos linfáticos y los nervios de los testículos.
El conducto espermático tiene su orígen en el anillo inguinal profundo y desciende verticalmente hacia el escroto Fig. 1.
Vascularización: El escroto y su contenido están irrigados por tres arterias: la cremastérica,
la testicular (rama de la aorta) y la deferencial.
El drenaje venoso se realiza a través del plexo pampiniforme,
que está formado por la unión de pequeñas venas testiculares y asciende por el cordón espermático como una red que lo envuelve.
2.
Técnica de exploración ecográfica
Lo primero que ha de considerarse antes de iniciar una exploración ecográfica es la revisión de los estudios previos del paciente para poder compararlos.
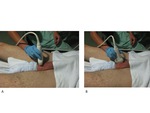
Preparación y posicionamiento del paciente: Se coloca al paciente en decúbito supino.
Se eleva el escroto sobre una toalla o dispositivo similar colocado entre los muslos y se coloca el pene sobre el abdomen del paciente para separarlo de los testículos Fig. 8.
Equipo: El estudio ecográfico de los testículos debe realizarse con una sonda lineal de alta frecuencia,
ya que son órganos muy superficiales.
Se recomienda utilizar sondas de entre 7 y 14 MHz de frecuencia.
En los casos en los que el escroto esté aumentado de tamaño se pueden utilizar sondas convexas de baja frecuencia 3-4 MHz o funciones como imagen panorámica si el ecógrafo dispone de ello Fig. 9.
Es recomendable aplicar una abundante cantidad de gel.
En cuanto al uso de la ecografía Doppler-color es conveniente utilizar altas frecuencias (entre 5 y 10 MHz) ya que aportan más resolución y mayor sensibilidad para la detección de flujos lentos o escasos.
Técnica de exploración ecográfica
Planos: Los testículos deben ser evaluados en,
al menos,
dos planos: longitudinal y transverso.
Las imágenes en el plano transversal deben ser obtenidas en la parte superior,
media e inferior del teste.
Las imágenes en el plano longitudinal deben obtenerse en una posición central,
medial y lateral.
Cada teste debe ser barrido en su totalidad,
para identificar el epidídimo y sus partes (cabeza,
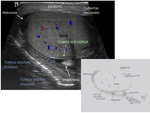
cuerpo y cola). Ha de obtenerse un plano trasversal que muestre ambos testículos al mismo tiempo para poder compararlos Fig. 10 ó mediante la adquisición de imágenes con doble ventana, valorando ecogenicidad,
tamaño y estructura de cada testículo.
El epidídimo se valora con el ecógrafo posicionado sobre el eje longitudinal y posterior del testículo.
Ecogenicidad y medidas: Debe evaluarse el espesor de las cubiertas escrotales de forma comparativa.
El grosor normal de la pared del escroto es de 2-8mm,
dependiendo de la contracción del músculo cremáster.
Los testículos y epidídimos son discretamente hiperecogénicos en la edad adulta (ecogenicidad media),
pudiendo ser ligeramente hipoecogénicos en la infancia (ecogenicidad entre baja y media).
El tamaño normal del testículo en un adulto es de 3 a 5 cm de longitud, 2 a 4 cm de anchura y aproximadamente 3 cm de diámetro anteroposterior.
Normalmente,
los epidídimos son isoecogénicos o ligeramente hipoecogénicos respecto a los testículos.
La cabeza del epidídimo tiene forma de pirámide de unos 5-12 mm de longitud máxima en el polo superior del testículo.
El cuerpo del epidídimo es muy estrecho (2-4mm),
aunque con los ecógrafos más modernos es fácilmente distinguible del parénquima testicular.
La cola del epidídimo se localiza cerca del polo inferior del testículo donde se convierte en la parte proximal del conducto deferente.
El mediastinum testis se identifica como una banda hiperecogénica de grosor y longitud variable que se extiende en dirección craneocaudal Fig. 4.
La rete testis se puede identificar hasta en un 18% de los pacientes como un área hipoecogénica estratificada adyacente al mediastinum testis Fig. 5.
La túnica albugínea se muestra como una delgada línea ecogénica rodeando al testículo.
Las dos capas de la túnica vaginal delimitan un espacio virtual.
Puede existir,
en condiciones normales,
una pequeña cantidad de líquido entre las dos capas de la túnica vaginalis,
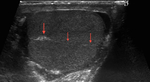
idenficándose como una lengüeta aneocogénica cerca de la cabeza del epidídimo que no debe confundirse con un hidrocele Fig. 10.
Los apéndices testiculares suele ser isoecogénicos o hipoecogénicos con el parénquima testicular y con menos frecuencia quísticos.
Es más fácil identificarlos cuando existe líquido entre las dos capas de la túnica vaginal,
ya que normalmente están aplastados contra el testículo y se confunden con el parénquima testicular Fig. 7.
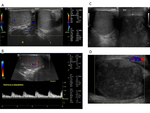
Vascularización: Se analizará mediante la ecografía Doppler-color,
espectral y power Doppler.Se debe realizar en todas las exploraciones ecográficas del escroto,
especialmente en los casos de escroto agudo.
Es imprescindible realizar un estudio comparativo obteniendo imágenes con doble ventana en las que los parámetros del Doppler sean idénticos al analizar y obtener imágenes de cada uno de los dos testículos y sus epidídimos Fig. 10.
Debe empezarse el estudio por el testículo sano,
para ajustar los parámetros en escala de grises y Doppler-color y mantenerlos a lo largo del estudio.
Si no es posible obtener flujo con el Doppler-color en ninguno de los dos testículos,
se puede optimizar la imagen subiendo la ganancia y disminuyendo el PRF (Pulse Repetition Frequency) para aumentar la sensibilidad,
o bien utilizar el power Doppler,
pero siempre manteniendo los mismos parámetros en ambos testículos.
Estructuras extratesticulares. En una exploración completa debe realizarse una evaluación ecográfica de las estructuras extratesticulares (cordón espermático,
canal inguinal,
etc).
Se pueden emplear maniobras de Valsalva o la posición en bipedestación para su evaluación.
El cordón espermático es muy superficial y difícil de distinguir de los tejidos blandos que lo rodean.
Tiene localización superior a la cabeza del epididimo en plano sagital Fig. 1.
Se puede visualizar dentro del escroto cuando hay hidrocele o mediante el modo Doppler-color.
3.
Patología escrotal aguda:
Escroto agudo: cuadro clínico caracterizado por la aparición de dolor agudo acompañado de tumefacción y signos inflamatorios en el escroto.Se considera una urgencia médica.
Causas:
INFLAMACIÓN-INFECCIÓN
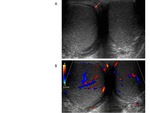
- Epididimitis y orquioepididimitis: es la causa más frecuente de dolor testicular en adolescentes y adultos y se caracteriza por una inflamación del epidídimo debido a infección.
Características ecográficas: se caracteriza por aumento de flujo en el Doppler-color.
Suele ser unilateral.
El epidídimo puede estar aumentado de tamaño y ser hipoecogénico o hiperecogénico.
Puede existir hidrocele reactivo y engrosamiento de las cubiertas escrotales.
Habitualmente comienza afectando a la cola del epidídimo y se extiende al cuerpo y a la cabeza y si la infección progresa también al testículo (orquioepididimitis).
En la orquitis el testículo puede presentar una ecogenicidad heterogénea y hay un aumento del flujo en el Doppler-color en el testículo afecto,
al compararlo con el contralateral Fig. 11.
TORSIÓN
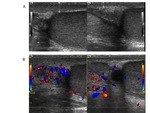
- Torsión testicular: Rotación del testículo sobre sí mismo de forma que el cordón espermático con los vasos testiculares se retuercen y se produce un compromiso vascular.
Es una emergencia quirúrgica por el riesgo de isquemia del testículo si no se interviene en las primeras 4-6 horas.
Características ecográficas: en el modo-B/ escala de grises no son específicas ni precoces ya que habitualmente,
cuando se detectan alteraciones en la ecogenicidad,
es en los casos de torsión avanzada,
en los que puede haber una ecogenicidad heterogénea con áreas hipoecogénicas debido a la congestión,
edema e infarto Fig. 12D .
Es imprescindible utilizar el modo Doppler para el diagnóstico.
El PRF y el filtro de pared deben estar en niveles bajos.
Inicialmente existe una ausencia de flujo venoso y posteriormente también arterial en el testículo afecto al compararlo con el contralateral Fig. 12A.
Ha de confirmarse la presencia de flujo en las venas y en las arterias intratesticulares mediante la técnica Doppler-espectral (pulsado).
Fig. 12 B.
Respecto al cordón espermático se puede visualizar el giro o tirabuzón del cordón,
conocido como “whirlpool sign”.
Es muy específico de torsión testicular y se manifiesta como una masa con forma de espiral de localización posterosuperior al testículo con ausencia de flujo o escaso flujo en los casos de torsión intermitente.
En los casos de resolución espontánea se puede ver un flujo intratesticular muy aumentado debido a la llamada fase de reperfusión.
-Torsion de apéndice testicular:
Características ecográficas: Apéndice aumentado de tamaño,
con aumento de flujo periférico en la exploración con Doppler-color.
Es frecuente que exista cierta cantidad de hidrocele reactivo.
Después del episodio agudo el apéndice disminuye de tamaño y se calcifica Fig. 13.
El papel de la ecografía en estos casos es descartar torsión testicular y orquioepididimitis.
TRAUMATISMOS
Se suele producir como consecuencia de un traumatismo directo.
Lo más importante es determinar si existe rotura testicular ya que es una urgencia quirúrgica.
Características ecográficas:
Hidrocele: se manifiesta como una colección de líquido anecogénico o con focos milimétricos ecogénicos en su interior entre las dos capas de la túnica vaginal. Fig. 14
Piocele (hidrocele sobreinfectado) y hematocele (sangre): se ven como colecciones quísticas complejas con septos internos y tabiques que forman compartimentos.
Fig. 15 y Fig. 16
Hematoma: el hematoma testicular agudo es hiperecogénico y puede simular una masa testicular Fig. 17.
Al cabo de 1-2 semanas se transforma en quístico.
Rotura testicular: se manifiesta como una discontinuidad de la túnica albugínea.
También puede existir irregularidad del contorno testicular y ecogenicidad heterogénea con pérdida de la vascularización del parénquima testicular Fig. 18
Fractura testicular: Discontinuidad o rotura del parénquima testicular.
A veces se puede identificar una línea hipoecogénica que corresponde a un área avascular en el parénquima testicular,
hallazgo que puede asociarse o no a la ruptura de la túnia albugínea.
Fig. 19