心脏杂音
介绍
心脏瓣膜和其他心脏结构的疾病经常导致心脏内异常、紊乱的血液流动,引起杂音。
仔细听诊心脏杂音是诊断许多心脏疾病的极有价值的工具。
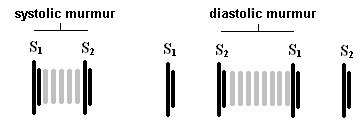
当心脏正常的层状血流中断时,紊流的血流就会产生可听见的声音。在心脏外部,可听到的湍流称为杂音,而在心脏内部则称为杂音。收缩期和舒张期杂音图示如下。
心脏杂音有四个主要原因。
- 瓣膜狭窄:如果血液被迫通过狭窄的区域,就会出现紊流,就像瓣膜狭窄的情况一样。一般来说,狭窄越严重,杂音越响;然而,如果发生心力衰竭,可能无法达到足够的压力来产生紊流,杂音可能会减轻甚至消失。因此,杂音的强度不用于表明疾病的严重程度。
- 瓣膜功能不全:在瓣膜功能不全时,血液异常地向后流动,当遇到正常的向前血流时,就会引起湍流。
- 先天性异常:如果血液被迫通过先天性异常从一个腔室进入另一个腔室,如房间隔缺损或室间隔缺损,就会产生杂音——又是由于湍流。
- 血流增加:心脏杂音的另一个原因是正常瓣膜的血流增加。在贫血、甲亢或脓毒症等高输出状态下,大量血液通过心脏瓣膜,正常的层流可能受到干扰。仍然”年代杂音是一种正常的主动脉血流杂音,在儿童时期经常听到,但随着时间的推移经常消失。
杂音可以通过其在心动周期中的时间、强度、形状、音高、位置、辐射和对动态动作的反应来描述。使用上述方法,临床医生可以准确地描述杂音的性质,并以一种精确的方式交流他们的发现。
描述心脏杂音
时机
杂音出现的时机对准确诊断至关重要。杂音在收缩期、舒张期或在收缩期和舒张期持续存在。记住收缩期发生在S1和S2心音之间,而舒张期发生在S2和S1之间。
通过了解可能引起收缩期或舒张期杂音的心血管疾病,临床医生可以缩小鉴别诊断范围。因此,重要的是要记住哪些病变导致收缩期杂音,哪些病变导致舒张期杂音。
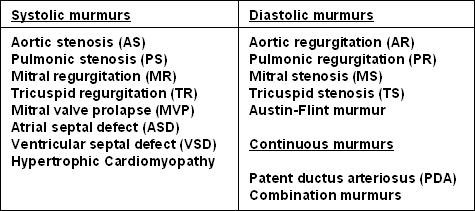
主动脉瓣或肺动脉瓣狭窄会导致收缩期杂音,因为血液通过狭窄的口喷射出来。相反,当舒张期心室压下降时,当血液回流至病变瓣膜时,同一瓣膜的反流将导致舒张期杂音。二尖瓣和三尖瓣狭窄可导致舒张期杂音和收缩期杂音。
其他杂音将在下面各自的章节中讨论。关于瓣膜性心脏病的更深入的讨论可以在其他地方找到。
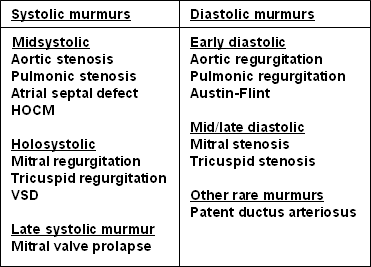
当确定杂音是收缩期还是舒张期时,收缩期或舒张期的时机也很重要。收缩期杂音可分为收缩期中期(收缩期喷射杂音,或SEM)、全收缩期(全收缩期)或晚期收缩期。收缩期中期杂音在S1心音之后开始,在P2心音之前结束;因此,S1和S2将被清晰地听到。相反,全收缩期杂音开始于S1心音,或紧接在S1心音之后,并向上延伸至S2,使它们很难(如果不是不可能的话)听到。收缩期中晚期杂音在S1后明显开始,可能延伸到S2,也可能不延伸到S2。
分级
收缩期杂音按6分进行分级。这种评分在很大程度上是主观的。一级杂音对于没有经验的考官来说可能听不到;然而,即使胸部没有听诊器,6级杂音也能听到,而且可能是看得见的。
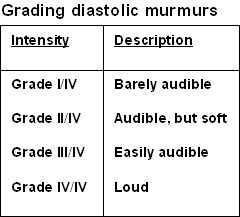
舒张期杂音按4级分级。这是一个完全主观的评分量表。同样,有些人可能听不到I级杂音,而IV级杂音很容易听到。
杂音的强度主要由缺陷处血流的容量/速度和听诊器与病变处的距离决定。例如,一个患有严重主动脉瓣狭窄和高压力梯度(因此血流速度高)的非常瘦的病人会有很响的杂音。相反,患有病态肥胖或严重慢性阻塞性肺疾病(COPD)的患者的瓣膜病变,以及前后胸径变宽,可能听不到。
形状
杂音的形状描述了整个心动周期的强度变化。杂音有渐强、渐弱、渐强-渐弱或一致。
球场
如果病理性病变压力梯度大,杂音音调高;如果压力梯度低,杂音音调低。例如,主动脉瓣狭窄的杂音是高音的,因为在左心室和主动脉之间通常有一个很大的压力梯度。相反,二尖瓣狭窄的杂音音调较低,因为在舒张期左心房和左心室之间的压力梯度较低。记住,高音的声音是用听诊器的隔膜听到的,而低音的声音是用铃听到的。
位置
杂音最易被听到的解剖位置是决定病变病因的重要因素。胸部的四个主要“听诊点”如下所述。
A =主动脉瓣后(右胸骨上缘或RUSB)
P =肺动脉瓣后(左上胸骨缘或LUSB)
T =三尖瓣后(左胸骨下缘或LLSB)
二尖瓣柱
E = "厄尔布点"
注意,主动脉和肺动脉听诊器都被认为靠近心脏的“底部”。
一般来说,在与病变瓣膜相对应的听诊器上,杂音将是最强烈的。许多窃窃私语会传到不止一个听众席。例如,主动脉瓣狭窄的杂音在LUSB处听得最清楚,但也可能辐射到心尖。主动脉瓣狭窄杂音的辐射称为“加拉伐丁分离”。
辐射
虽然杂音通常在一个特定的听诊器最强烈,但它们经常辐射到身体的其他听诊器或区域。例如,主动脉瓣狭窄的杂音经常放射到颈动脉,二尖瓣反流杂音放射到左腋窝区。通常很难区分是一个杂音辐射到多个部位,还是多个杂音来自不同的原因。动态听诊和超声心动图有助于确定病变的确切存在。
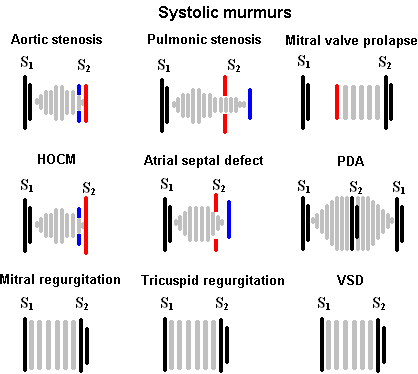
心脏收缩期杂音
瓣杂音
收缩中期杂音,也称为收缩射血杂音,或SEM,包括主动脉狭窄、肺动脉狭窄、肥厚性阻塞性心肌病和房间隔缺损的杂音。收缩期中期杂音在S1心音之后开始,在P2心音之前结束,因此S1和S2可以清晰地听到。由于许多产生收缩期中期杂音的病变与收缩期射血无关,故首选收缩期中期。
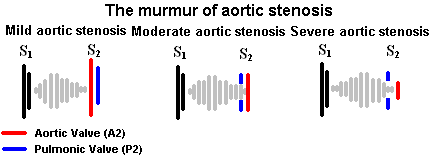
主动脉瓣狭窄()
主动脉瓣狭窄的典型杂音是一种高音调、渐强渐弱(菱形)的收缩期中期杂音,位于主动脉听诊点,并向颈部放射。
动脉杂音的辐射常被误认为是颈动脉杂音。AS杂音有时也会放射到心尖,因此很难区分是否存在二尖瓣反流。AS杂音向心尖的辐射被称为Gallavardin离解“确定合并二尖瓣反流是否为AS患者心尖杂音的原因需要动态听诊或超声心动图。
AS杂音的强度并不是疾病严重程度的良好指标。随着As恶化,左室开始衰竭,射血分数下降到不再产生足够的力来产生紊流,导致杂音强度降低。
虽然杂音的强度可能不是主动脉瓣狭窄严重程度的准确决定因素,但杂音的形状可能非常有帮助。当主动脉瓣狭窄恶化时,血液从瓣膜喷射出来需要更长的时间,因此杂音的峰值会移动到收缩期的后期。因此,轻度主动脉瓣狭窄会有杂音,在收缩期早期达到高峰,而严重主动脉瓣狭窄的杂音会在较晚的时候达到高峰。
记得从心音主题回顾主动脉瓣关闭的延迟会引起S2心音的矛盾分裂,当主动脉瓣变得更严重钙化时,S2心音的强度下降。此外,二瓣主动脉瓣患者在杂音开始前可能会听到喷射声。
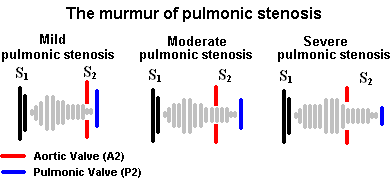
肺动脉狭窄(PS)
肺动脉瓣狭窄的杂音与主动脉瓣狭窄的杂音非常相似。这是一种收缩期中期、高音调、渐强渐弱的杂音,在肺动脉听诊器听起来最好,并向颈部轻微放射;然而,肺动脉瓣狭窄的杂音不像主动脉瓣狭窄的杂音那么广泛。如果病情较轻,肺动脉瓣狭窄的杂音在早期达到高峰,而随着病情进展,其高峰则在后期达到。此外,由于回流到右心的静脉增多,吸气时杂音强度增加,导致通过肺动脉瓣的流量增加。
与主动脉瓣狭窄杂音延伸至A2心音相比,肺动脉瓣狭窄杂音通过A2心音一直延伸至P2心音。严重的PS会导致肺动脉瓣叶的活动性降低,从而产生更柔和的P2音。此外,随着PS的恶化,肺动脉瓣关闭延迟,因为需要更多的时间通过狭窄的瓣膜喷射血液;这导致S2心音大分裂,但仍表现出吸气延迟。注意房颤杂音(下文讨论)也是收缩期中期;但是,它有一个固定的分割S2。
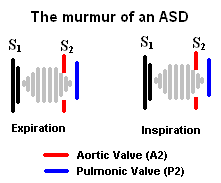
房间隔缺损(ASD)
房间隔缺损产生杂音的原因是通过肺动脉瓣的血流增加,这与PS非常相似。不同之处在于S2心音的强度和分裂模式。S2的强度应该保持不变,事实上,如果发生肺动脉高压,S2的强度可能会加重。ASD患者的S2是固定分裂的。这不同于严重的PS中出现的增宽的裂口S2。而且,ASD的杂音不会随着吸气而增强。
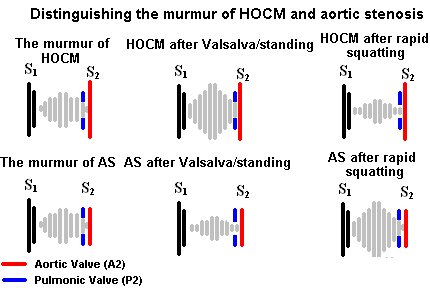
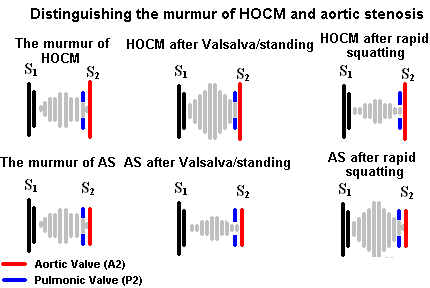
肥厚性阻塞性心肌病
由于其临床意义,肥厚性阻塞性心肌病的杂音检测是很重要的;看到肥厚性阻塞性心肌病.杂音呈高音,渐强渐弱,收缩期中期杂音在左侧胸骨下缘听得最清楚。HOCM的杂音不像AS那样辐射到颈动脉。HOCM与AS的重要听诊特征与动态听诊有关,将在各自的章节中讨论。
全收缩期的杂音
全收缩期杂音也称全收缩期杂音,包括二尖瓣反流、三尖瓣反流和室间隔缺损的杂音。因为这些杂音的强度在S1开始后立即很高,并延伸到S2之前,S1和S2音经常被杂音淹没,可能很难听到。
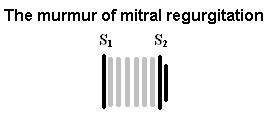
二尖瓣返流(MR)
二尖瓣反流杂音被描述为高音的、“吹”的全收缩期杂音,最好在心尖处听到。虽然杂音的放射方向取决于二尖瓣疾病的性质,但它通常向腋窝放射。磁共振杂音的强度不随吸气而增加,这有助于将其与三尖瓣反流杂音区分开来。
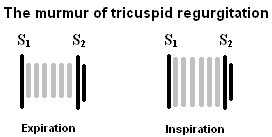
三尖瓣返流(TR)
的杂音三尖瓣返流与MR相似之处在于它是高音调的全收缩期;但是,在左胸骨下缘听得最清楚,它向右胸骨下缘放射。随着吸气,强度显著增加,有助于将其与mr区分开。Carvallo”s标志.”
室间隔缺损(VSD)
室间隔缺损引起另一种全收缩性杂音。血液异常地从左心室(高压)流向右心室(低压),从而产生紊流和全收缩期杂音。Erb的观点VSD越小,杂音就越大。
收缩期晚期杂音
二尖瓣或三尖瓣脱垂时的杂音是唯一明显的收缩期晚期杂音。三尖瓣脱垂相对少见,通常没有临床意义。
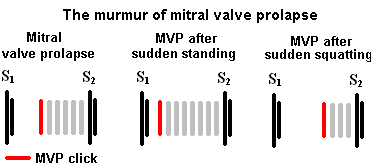
二尖瓣脱垂(MVP)
二尖瓣脱垂产生收缩期中期的喀嚓声,通常伴随均匀的高音杂音。杂音实际上是由二尖瓣脱垂伴随的MR引起的;因此,最好在心尖处听。二尖瓣脱垂对动态听诊有反应。
收缩期杂音总结
舒张期心脏杂音
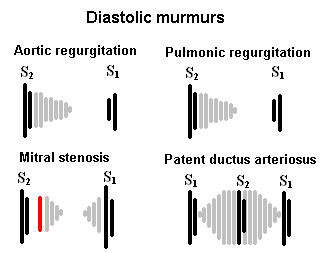
舒张期杂音包括主动脉和肺动脉返流(舒张早期)和二尖瓣或三尖瓣狭窄(舒张中期至晚期)。三尖瓣狭窄是非常罕见的,我们将在三尖瓣狭窄.
早期舒张压
主动脉瓣返流(AR)
的杂音主动脉瓣返流是一种软的、高音的、舒张期早期的、渐弱的杂音,通常在左侧第三肋间隙(Erb”呼气结束时,患者坐起,身体前倾。然而,如果主动脉瓣反流是由主动脉根部疾病引起的,杂音最好在右胸骨上缘听到,而不是在Erb”年代的观点。随着AR的恶化,左室和主动脉之间的压力平衡得更快,杂音明显变短。
对于AR患者,由于反流射流冲击二尖瓣前叶并引起其振动,在心尖处也可听到早期舒张期隆隆声。这种杂音被称为奥斯汀-弗林特杂音。
除上述两种杂音外,在右胸骨上缘严重主动脉瓣返流的患者还可能出现收缩期射血杂音,这仅仅是因为每次左室收缩收缩时都有大量的卒中量通过主动脉瓣。
肺动脉瓣返流(PR)
肺动脉反流所产生的杂音通常与AR所产生的杂音难以区分。肺动脉反流所产生的软的、高音调的、舒张期早期下降杂音在肺动脉听诊器(LUSB)听起来最好。与AR不同的是,PR的杂音会在灵感迸发时增强Graham-Steele杂音根据最初描述这种声音的专家的名字命名。
到中期Late-diastolic
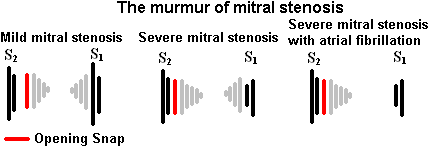
二尖瓣狭窄
二尖瓣狭窄导致一种形状独特的、音调低的舒张期杂音,最好在心尖处听到。由于左心房压力高,二尖瓣打开时产生“开口啪啪”,血液通过狭窄的二尖瓣被动地从左心房流到左心室时,随即出现杂音减弱,造成湍流。紧接S1音之前,当LA收缩,迫使更多的血液通过狭窄的二尖瓣时,活跃的左心室充盈发生,产生舒张晚期渐强杂音。心房颤动时,左室充盈期不活跃,二尖瓣狭窄后部分杂音消失。
二尖瓣狭窄恶化,左心房压力增加,迫使二尖瓣在舒张期更早打开。因此,在严重的二尖瓣狭窄中,开口破裂发生得更早——就像杂音最初的减弱部分一样。二尖瓣狭窄的开口啪啪声和杂音也对动力听诊有反应。
连续的杂音
动脉导管未闭(PDA)的杂音在收缩期和舒张期持续存在。通常,S2心音很难检测。杂音在S1之后开始,渐强,在S2达到顶峰,然后衰减到S1。
舒张期杂音摘要
心脏杂音的动态听诊
动态听诊是指在心脏听诊过程中通过改变血流动力学参数来诊断心音或杂音的病因。
并发操作
的并发操作通过让病人“用力”——就像他们要排便一样,在气道关闭的情况下用力呼气。所发生的血流动力学变化是复杂的;然而,最终结果是左心室前负荷降低。
Valsalva手术最重要的用途是区分主动脉瓣狭窄杂音和肥厚性梗阻性心肌病,或者仅仅是引起HOCM杂音。主动脉瓣狭窄会变软或不改变,而主动脉瓣杂音在Valsalva时变得很响。
在常规超声心动图检查中,Valsalva操作也可用于检查舒张功能II级或更差的患者是否能充分降低左室充盈压力。如果在舒张性心力衰竭的情况下,Valsalva操作不能降低左室压,则认为存在IV级舒张功能不全——这表明预后不良。
从站立姿势下蹲
蹲坐迫使储存在腿部的血量回到心脏,增加前负荷,从而增加左心室充盈。
这一操作将减少HOCM的杂音,因为增加的左心室容积有助于移位肥厚的室间隔,从而减少流出道阻塞。
这个动作使MVP的咔哒声在收缩后期移动。
从蹲姿站立
从蹲姿快速站立可以使血液从身体中央移动到腿部,从而减少血液回流到心脏,降低左心室前负荷——这与Valsalva手法的效果类似。
这种手法会增加HOCM的杂音,减少主动脉瓣狭窄的杂音。
这个动作使MVP的咔哒声在收缩期提前。
腿提高
被动抬腿是简单地通过抬高病人仰卧时的腿来完成的。这导致汇集在腿部的血液回流到心脏,增加左心室充盈和前负荷——与站立姿下蹲的效果相似。
这一操作将减少HOCM的杂音,因为增加的左心室容积有助于移位肥厚的室间隔,从而减少流出道阻塞。
这个动作使MVP的咔哒声在收缩后期移动。
手柄运动
等长握力练习是通过让病人反复用力挤压来完成的。这导致血压升高,类似于运动,因此增加了后负荷。老年人使用这种方法可能会有困难,可以用短暂动脉闭塞(见下文)代替。
这种手法会增加左侧反流性杂音(包括MR和AR)的强度。然而,握力练习对AS杂音没有影响,这有助于区分共存的MRGalliverdin现象.
瞬态动脉闭塞
这一操作是通过在双臂上放置一个血压袖带,并在20秒内将其充气到比收缩压高20至40毫米汞柱,有效地增加后负荷。
这种手法会增加左侧反流性杂音(包括MR和AR)的强度,对无法进行适当握拍练习的老年人尤其有用。
吸入硝酸戊酯
硝酸戊酯通过扩张外周动脉降低左室后负荷,降低MR杂音。
当后负荷降低时,左室血流通过主动脉瓣的阻力减小;这意味着通过二尖瓣回流的血液减少,从而降低杂音的强度。
硝酸戊酯可以通过吸入来减少后负荷,用于心导管实验室的诊断目的(在HOCM患者中引入左室流出道梯度)或作为心脏体检的诊断工具。由于超声心动图技术的发展,它已不再普遍使用。