Herz & Kreislauf
Künstliches Herz – für wen ist es geeignet und wie ist das Leben damit?
Veröffentlicht am:05.12.2023
7 Minuten Lesedauer
Kunstherzen sind medizintechnische Geräte, die als künstliche Pumpe zur Unterstützung des Herzens implantiert werden. Wann ein Kunstherz helfen kann und was man darüber wissen sollte.

© iStock / dolgachov
Bei welchen Erkrankungen kommt ein künstliches Herz in Betracht?
Der Einsatz einer künstlichen Pumpe in das Herz oder der Ersatz des Herzens durch ein Kunstherz ist ein schwerwiegender Eingriff, der im Falle einer hochgradigen Herzinsuffizienz durchgeführt werden kann. Bei einer Herzinsuffizienz pumpt das Herz nicht mehr ausreichend Blut durch den Körper. Dafür gibt es unterschiedliche Ursachen, die häufigste ist die koronare Herzkrankheit. Eine Herzinsuffizienz entwickelt sich oft schleichendend, wobei das Herz immer weniger in der Lage ist, die für die Aufrechterhaltung der Körperfunktionen erforderliche Pumpleistung zu erbringen.
Behandlungsmöglichkeiten vor dem Kunstherz
Am Anfang stehen Maßnahmen, die die Ursache der Herzinsuffizienz behandeln und die Symptome der Grunderkrankung eindämmen: außer der koronaren Herzkrankheit zum Beispiel Bluthochdruck oder ein Herzklappenfehler. Zur Regulierung des Blutdrucks oder der Herzfrequenz stehen Medikamente zur Verfügung. Manchmal wird ein implantierbarer Kardioverter-Defibrillator (ICD) eingesetzt. Das kleine Gerät erkennt Rhythmusstörungen und gibt bei Bedarf Stromstöße zur Regulierung der Herzfrequenz ab. Eine weitere technische Lösung ist ein spezieller Herzschrittmacher zur kardialen Resynchronisationstherapie (CRT). Ein CRT-Herzschrittmacher reguliert die Abstimmung der Herzmuskeln, so dass sie sich „im Takt“ zusammenziehen und die Pumpleistung gesteigert wird.
Eingriffe direkt am Herzen als letzte Option
Eine Herztransplantation oder ein Kunstherz kommt für Menschen in Frage, bei denen zum Beispiel nach einem Infarkt akute Lebensgefahr besteht; außerdem bei schwerer Herzinsuffizienz, wenn andere Maßnahmen nicht helfen und Betroffene trotz Behandlung so wenig belastbar sind, dass sie im täglichen Leben erheblich eingeschränkt sind. Bei einer schweren Herzinsuffizienz besteht außerdem die Gefahr von Schäden an anderen Organen durch die verminderte Blutversorgung. Die Implantation sollte daher erfolgen, bevor andere Organe durch die Minderdurchblutung Schaden nehmen.
Passende Artikel zum Thema
Wie funktioniert ein Kunstherz?
Die meisten Kunstherzen sind kleine strombetriebene Pumpen, die Blut aus der Herzkammer ansaugen und über einen Schlauch weiterleiten. Es gibt verschiedene Formen von Kunstherzen. Welche jeweils geeignet ist, hängt davon ab, welche Herzkammer von der Herzschwäche betroffen ist: die linke, die rechte oder beide. Von der linken Kammer pumpt das Herz Blut über die Aorta in den Körperkreislauf und von der rechten über die Lungenarterie in den Lungenkreislauf.
Diese Formen von Kunstherzen kommen zum Einsatz:
Linksventrikuläres Unterstützungssystem (LVAD: Left Ventricular Assist Device)
Es wird in die linke Herzkammer eingesetzt und über einen kurzen Schlauch mit der Aorta verbunden. Das LVAD übernimmt die Pumpfunktion der linken Herzkammer und ist mit rund 70 Prozent das am häufigsten implantierte Kunstherz.
Rechtsventrikuläres Unterstützungssystem (RVAD: Left Ventricular Assist Device)
Das RVAD wird entsprechend in die rechte Herzkammer eingesetzt, um sauerstoffarmes Blut über einen Schlauch in die Lungenarterie zu pumpen.
Biventrikuläres Unterstützungssystem (BiVAD: Biventricular Assist Device)
Dieses System kommt bei beidseitiger Herzschwäche zum Einsatz. In beide Herzkammern wird jeweils eine Pumpe eingesetzt und damit die gesamte Pumpleistung des Herzens für Körper- und Lungenkreislauf unterstützt.
Komplett künstliches Herz (TAH: Total artificial heart)
Beim selten eingesetzten TAH wird das Herz des Patienten oder der Patientin vollständig entfernt und durch eine mechanische Pumpe ersetzt. Eine TAH-Implantation kommt meist nur dann in Frage, wenn Patienten und Patientinnen in unmittelbarer Lebensgefahr schweben.
Kurzzeitsysteme: künstliches Herz außerhalb des Körpers
Wenn eine akute Unterversorgung von Organen droht, gibt es technische Lösungen zur kurzfristigen Unterstützung der Herzfunktion. Die dazu notwendigen Geräte werden über Kanülen oder Katheter mit dem Blutkreislauf verbunden und unterstützen von außen die Pumpleistung. Wenn es notwendig ist, gibt es außerdem Systeme, die zusätzlich die Lungenfunktion und den Gasaustausch im Blut unterstützen. Mit solchen externen Lösungen wird das Herz zum Beispiel im Vorfeld von Notfallmaßnahmen entlastet.
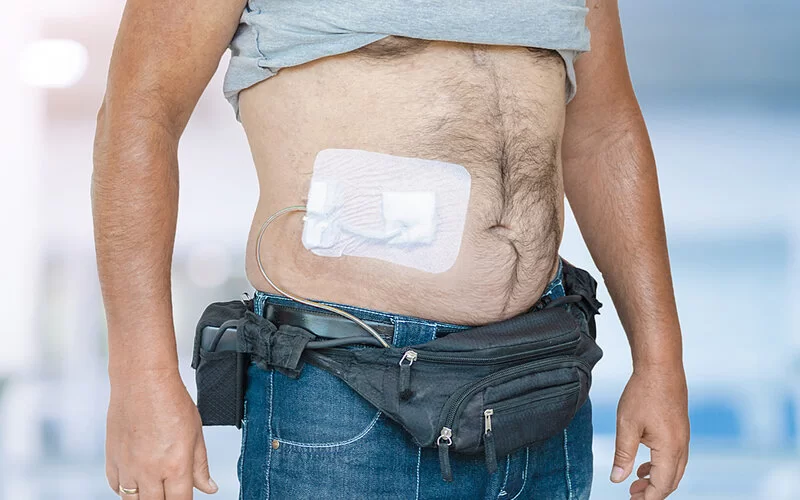
© iStock / JFsPic / Chainarong Prasertthai
Bei den VAD-Systemen und beim TAH müssen die Pumpen von außen mit Strom versorgt werden. Das dafür nötige Kabel tritt durch die Bauchdecke aus, wo es mit einer tragbaren Steuerungseinheit verbunden ist. Die Stromversorgung erfolgt über Batterien. Diese Steuereinheit sowie Ersatzbatterien müssen stets am Körper getragen werden. Die Geräte sind aber so klein, dass sie in Gürtel- oder Umhängetaschen passen.
Spenderherzen, künstliche Herzen und Schweineherzen – wohin führt der Weg?
Die erfolgversprechendste chirurgische Behandlung einer schwere Herzinsuffizienz , ist die Transplantation eines menschlichen Spenderherzens. Die erste erfolgreiche Herztransplantation gelang im Jahr 1967. In Deutschland bekommen jährlich rund 300 Menschen ein neues Herz transplantiert – aber es gibt bei weitem nicht ausreichend Spenderherzen. Deshalb sind Alternativen so wichtig.
Künstliche Pumpsysteme kommen seit den 1990er Jahren zum Einsatz. Ursprünglich wurden sie nur entwickelt, um die Wartezeit auf ein Spenderherz zu überbrücken. Die Pumpen waren anfangs sehr groß, schwer und laut. Sie wurden außerhalb des Körpers getragen und waren über Schläuche mit dem Herzen verbunden. Mittlerweile hat sich die Technik stark verbessert und die Geräte sind kleiner geworden. Seit 2007 werden in Deutschland mehr künstliche Unterstützungssysteme als Spenderherzen transplantiert. Derzeit werden in Deutschland rund tausend künstliche Systeme im Jahr eingesetzt.
Auch wird an tierischen Alternativen geforscht. Das Einsetzen eines tierischen Organs in den menschlichen Körper nennt man Xenotransplantation. Das Problem dabei: Fremdes Gewebe wird vom Körper abgestoßen, so dass eine hohe Gabe von Medikamente notwendig ist, die das Immunsystem unterdrücken. 2022 und 2023 wurden in den USA bei zwei Freiwilligen mit schwerer Herzinsuffizienz erstmals Herzen von genmodifizierten Schweinen eingesetzt. Beide Männer sind bereits acht respektive sechs Wochen nach der Transplantation verstorben. Ob in Zukunft Schweineherzen menschliche Spenderherzen ersetzen können, ist nach heutigem Forschungsstand völlig offen.
Wie wird ein künstliches Herz eingesetzt?
Im Vorfeld einer Kunstherz-OP müssen Patienten und Patientinnen gründlich untersucht werden, um unerkannte weitere Erkrankungen auszuschließen und das Risiko von Komplikationen zu verringern. Es gibt unterschiedliche Operationsmethoden. Welche im Einzelfall geeignet ist, hängt vom Gerät, dem Krankheitsbild und der Gesamtverfassung des Patienten oder der Patientin ab.
Operation am offenen Herzen
Hierzu muss das Brustbein durchtrennt werden, um das Herz freizulegen. Patienten und Patientinnen werden an eine Herz-Lungen-Maschine angeschlossen, die während der OP die Funktion der beiden Organe übernimmt. Abhängig vom Modell wird eine VAD-Pumpe entweder direkt im Herzen fixiert oder in eine Hauttasche der Brust- oder Bauchwand eingenäht. Nach dem Einsetzen des VAD-Systems oder des TAH und dem Anbringen der Schläuche leiten die Chirurgen und Chirurginnen das Batteriekabel durch die Bauchdecke aus. Dann starten sie das Kunstherz, bevor sie die Herz-Lungen-Maschine abschalten und den Brustkorb wieder schließen.
Minimalinvasive OP-Verfahren
Alternativ stehen für einige VAD-Systeme minimalinvasive Implantationsmöglichkeiten zur Verfügung. Dabei muss das Brustbein nicht vollständig durchtrennt werden, da der Einsatz des VAD durch kleine Schnitte am Brustkorb möglich ist. Bei manchen minimalinvasiven Operationen ist keine Herz-Lungen-Maschine notwendig.
Welche Komplikationen sind bei einer Kunstherz-OP möglich?
Meist ist der allgemeine Gesundheitszustand von Menschen mit Herzinsuffizienz schlecht und außerdem der Einsatz eines Kunstherzens eine anspruchsvolle Operation. Deshalb besteht trotz moderner Operationstechnik ein Komplikationsrisiko, vor allem für Blutungen und Nachblutungen, die womöglich eine Bluttransfusion oder eine erneute Operation erfordern.
Leben und Lebensrisiken mit einem Kunstherz
An die OP schließt sich meist eine drei- bis fünfwöchige Reha an, um:
- die körperliche Leistungsfähigkeit wiederherzustellen,
- Patientinnen und Patienten auf das Leben mit Kunstherz vorzubereiten und
- die langfristig notwendige Medikation einzustellen.
Menschen mit VAD-Systemen müssen immer ein externes Gerät zur Stromversorgung bei sich tragen und die Batterien im Verlauf des Tages wechseln. Dennoch: Viele Menschen mit Kunstherz können ein zwar eingeschränktes, aber selbstbestimmtes Leben führen und im Idealfall sogar ihren Beruf wieder ausüben. Allerdings erhöht sich bei VAD-Patienten und Patientinnen das Risiko für bestimmte Erkrankungen. So können sich an Teilen des Systems Blutgerinnsel bilden. Dadurch erhöht sich das das Risiko für Schlaganfälle und Thrombosen. Betroffene müssen deshalb dauerhaft Medikamente zur Blutverdünnung einnehmen. Wegen der blutverdünnenden Dauermedikation sind andere möglicherweise notwendige Operationen oder Eingriffe gefährlicher. Mit dem Fremdkörper im Herzen steigt außerdem die Wahrscheinlichkeit von Infektionskrankheiten.
Passende Artikel zum Thema
Lebenserwartung mit einem künstlichen Herz
Die wohl wichtigste Frage für schwer herzkranke Menschen, für die ein Kunstherz in Frage kommt, lautet: Verlängert das Kunstherz mein Leben so erheblich, dass ich die Operation in Kauf nehme und mit einer künstlichen Pumpe leben möchte?
Die individuelle Antwort darauf ist schwierig und hängt von vielen Faktoren ab, darunter nicht vorhersehbare Komplikationen nach der Operation. Menschen, die vor der Operation noch in einem relativ guten Allgemeinzustand sind, haben eine deutlich höhere Lebenserwartung als solche, die in einem schon sehr kritischen Zustand ein VAD-System erhalten.
Generell lässt sich sagen: Bei der Lebenserwartung sind künstliche Herzsysteme gegenüber transplantierten Spenderherzen noch nicht konkurrenzfähig. Andererseits ist das Sterberisiko bei schwer herzinsuffizienten Menschen, die ein Kunstherz ablehnen und lieber auf ein Spenderherz warten, höher als bei Menschen mit einem Kunstherz. Die durchschnittliche Lebenserwartung nach einer Herztransplantation beträgt etwa 10 Jahre. Verlässliche Zahlen zur Lebenserwartung mit VAD-Systemen gibt es nicht – zumal manche VAD-Patienten und Patientinnen sich später ihr System durch ein Spenderherz ersetzen lassen. Kliniken, die VAD-Implantationen durchführen, berichten allerdings, dass viele Operierte seit mehr als fünf Jahren und einige seit mehr als zehn Jahren mit einem VAD-System leben.
Exklusiver Service für AOK-Versicherte mit verständlichen Antworten auf medizinische Fragen
AOK-Clarimedis: medizinische Informationen am Telefon
An 365 Tagen im Jahr, 24 Stunden täglich, beantworten Ihnen medizinische Experten und Expertinnen unter der kostenfreien Hotline Ihre medizinischen Fragen.