狭义而言,当身体正坐位,眼平视前方,不加任何刺激,受检者自身存在的一种眼震称为“自发性眼震”(spontaneous nystagmus)。现主张用广义自发性眼震概念将凝视、体位变化、转颈诱发之眼震统称为自发性眼震。它是一种不自主有节律的眼球跳动,有急跳型和摆动型,急跳型有快、慢相之分,自发性眼震可分为前庭性与非前庭性两类;非前庭性包括生理性、眼性和药物性眼震。
前庭性自发性眼震
1.前庭末梢自发性眼震
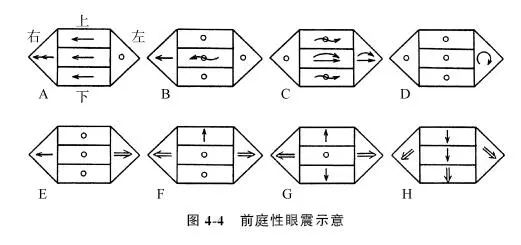
系前庭终器和前庭神经受损引起之眼震,常见于中耳、内耳及前庭神经病变,临床采用六边形图(图4-3)简便记录自发及向各方凝视眼震,六边形图表示五个注视方向,在哪个方向出现眼震,以箭头表示。箭头表示眼震的方向,箭身表示眼震的振幅,箭尾表示眼震的速度。
前庭末梢性眼震之简便记录见图4-4(A~D),无论向哪个方向看,眼震的幅度速度有变化,但方向无变化,是前庭末梢性眼震的特点。末梢性眼震闭眼时由于消除固视强度加大,持续时间短,1~2周后消失,眼震快相和视物旋转方向相同,倾倒和指示偏差与眼震慢相方向相同。前庭末梢性眼震,易受视固定抑制,微弱的眼震不易察觉,可带+20D Frenzel眼镜,既可消除固视使眼震增强,也可使眼球放大便于观察。根据自发性眼震的特点,可作为临床诊断疾病的依据。
2.前庭中枢自发性眼震
常见于小脑及脑干之炎症、肿瘤、畸形、椎-基底动脉供血不足及脑外伤等病变,如后下小脑动脉栓塞产生延髓外侧综合征(Wallenberg syndrome),颅颈结合部畸形如扁平颅底、Arnold-Chiari畸形及多发硬化症等病变产生前庭中枢性眼震,眼震平面多为单纯水平、垂直或斜型,频率较慢,强度视病变部位而异,越接近前庭末梢越强,特点为不疲劳型持续时间较久之眼震,方向常向注视侧,见图4-4(E~H),注视时加剧,遮眼时减弱,眼震和眩晕的强度与自主神经反射不成比例。小脑病变可损害视跟踪系统,出现扫视性跟踪,称“齿轮状跟踪”曲线;Arnold-Chiari畸形小脑扁桃体疝出枕骨大孔,有持续向下跳的自发性眼震,伴步态不稳平衡失调。脑桥小脑角肿瘤脑干与小脑同时受损,常有注视眼震向健侧为小幅度、快速称前庭麻痹性眼震;向肿瘤侧为大幅度、慢频率称凝视麻痹性眼震,此种双相眼震称Bruns眼震,是脑桥小脑角肿瘤特有体征,有诊断价值。归纳前庭中枢与末梢自发性眼震的鉴别点见表4-1。

非前庭性自发性眼震
非前庭性自发性眼震包括生理性、眼性和药物性眼震,生理性眼震已阐述,在此仅描述眼性眼震和药物诱发性眼震。
1.眼性眼震
常是先天性的,出生时即有眼震存在但不被察觉。Cogan(1967)将先天性眼震分视觉缺损、运动缺损、隐性和周期交替四型,前两型又属眼源性眼震,即视觉障碍性眼震和眼球运动障碍性眼震。
(1)视觉障碍性眼震:分中心视觉障碍或视觉传入结构障碍二种,前者常见于角膜混浊、先天性白内障、高度屈光不正等导光系统疾病;后者如视网膜萎缩或剥离、黄斑部瘢痕及视神经萎缩等原因。在向前方注视时,常出现无快慢相眼摆动,向两侧注视时可变为急跳型眼震,幅度大,频率和节律随视觉障碍程度而异,快相向注视侧为原发运动,缓慢自动回到中间位是继发的慢相,病程较长,不伴前庭症状,婴幼儿视力差者常有此眼震。患者看书过久可伴发与眼震同步方向相反的摆头动作,以保持视网膜黄斑对准视标,借以维持最好视力。
矿工性眼震:也是视觉障碍诱发的眼震,长期在昏暗环境中工作者,因黄斑部视力不足造成眼肌和视网膜疲劳,两眼视轴不断移动而引起眼震,20世纪20年代英国医生根据该体征多见于矿工而命名为“矿工性眼震”,在光线充足环境中可逐渐消失。
(2)眼球运动障碍性眼震:常为先天性眼震,主要因为传出机制障碍而眼运动不平衡所致,表现为水平急跳型或摆动型眼震,虽为双相运动,但左右侧不对称,为使视轴处于中性位(neutral position)而形成特殊头位,此时视力最好;亦有患者靠头部摇动维持眼球中央凝视位,保持清晰视野。病人无主观振动幻视(oscillopsia),闭目时眼震消失或减弱。视动中枢检查呈齿轮状Ⅲ型跟踪曲线;OKN常呈反向,因视跟踪转鼓方向与自发眼震的代数和形成快相,两者相反运动的代数和形成慢相,正好与正常人OKN相反,根据以上特点,先天性眼震容易诊断,很少需要治疗,50%能自行改善。
(3)潜在性眼震:原因不明,常见于视觉功能和眼肌功能障碍者,遮其一眼可出现眼震,呈水平型向遮闭侧,掩盖视力较差侧或双侧都掩盖则不出现眼震,此种眼震可持续终身。
2.药物诱发性眼震
可诱发眼震的最常见药物为巴比妥类、组胺、苯妥英钠、乙醇、阿片等,各种药物所产生眼震均相似,可同时为水平和垂直性。低剂量巴比妥中毒影响平稳跟踪,出现扫视跟踪及OKN异常;中等剂量出现向注视侧水平眼震;大剂量出现向上眼震,很少有向下垂直眼震;冰水刺激之眼震比头眼反射眼震消失迟,当中毒达轻度昏迷程度者,冷水刺激一耳时,可产生向同侧慢相而无向对侧快相,若中毒昏迷严重抑制脑干功能,慢相也不出现,若巴比妥中毒冷水能诱发眼震者,表明大脑联系完善。临床上常利用眼震判断苯妥英钠在血液中的浓度。耳毒性药物如氨基糖苷类中毒可引起急性前庭症状,包括眼震及自主神经反应,代偿形成后症状才消失。药物性眼震并无一定规律,均应密切注意用药史并采取相应处理措施。
罕见眼震及眼动
此类眼震及眼动与前庭系统无关,属先天性或其他中枢病变,在做眼震检查时应加以区别,仅述几种常见的眼震及眼动。
1.少见的异常眼震
(1)下跳眼震(downbeat nystagmus):最常见原因为颅底枕颈结合部病变,如扁平颅底,小脑扁桃体下疝(Arnold-Chiari畸形),使延髓下部或颈髓上部受压。一种为典型凝视麻痹性眼震,另一种发生于向下凝视时,其快相向下,向下凝视时更明显,患者最大苦恼为振动幻视(oscillopsia)。
(2)核间型眼肌麻痹(internuclear ophthalmoplegia):即共济失调性眼震,又称内侧纵束综合征,正常人眼内收比外展快,而此种病人,眼从正中向双侧跟踪视靶移动时,病变侧内收不全麻痹,该眼外展时出现一连串急跳眼震,但集合运动时有正常内收力,临床上不易与展神经麻痹鉴别。Spiller(1924)认为该综合征系被盖广泛破坏影响到内侧纵束引起双侧核间型眼肌麻痹,常见于脱髓鞘病变,单侧多见于血管病变,因脑干血管中央无交叉,穿通支梗死可引起单侧病变,所有核间肌麻痹者扫视异常,跟踪基本正常,做冷热或视动试验时,快相向外展眼时增强,用眼震电图能更早更精确地检出本征,用其证实不明显的外展眼震是有益的。
(3)翘板样眼震(see-saw nystagmus):特点为一眼上升并向内扭转,另眼向下向外扭转,眼震周期基本恒定,频率有变化,机制不清,多数病人有双颞侧偏盲,病变常在蝶鞍或第三脑室,如颅咽管瘤、垂体瘤(Zimmerman)(1986)报道小脑扁桃体下疝可出现此眼震,视力及视野正常。
(4)聚合退缩性眼震:非真性眼震,系所有眼外肌协同收缩,且因内直肌优势力量而出现集合运动,有集合及退缩两个动作同时或单独出现,常见于顶盖板前区特别是松果体和丘脑之肿瘤。
(5)周期交替性眼震:周期交替性眼震为水平或水平旋转急跳性眼震,开始幅度大,随后减弱,持续1~6s,继以无眼震期4~20s,然后再次出现方向相反眼震,如此反复成为周期性。眼震常有一侧方向的优势,病因不清,很多典型周期交替性眼震病人有共济失调等小脑病变体征,多数病人有脑外伤、椎-基底动脉供血不足、脑炎、梅毒、多发硬化症、Arnold-Chiari畸形等。
(6)反跳性眼震:Hood(1973)等报道,小脑疾病可出现反跳性眼震,特点为当眼从中央向一侧偏30°时,出现急跳眼震,经20~30s后衰退,振幅和速度减慢,眼急速回到中央,然后向对侧发生急跳眼震;有时眼还处在偏斜位时就发生反向眼震,机制不清,一种解释是受抑制侧眼肌反向亢进,向一侧凝视时眼回到中央,原先抑制侧反而兴奋,形成反跳眼震,可见于小脑萎缩、枕大孔区疾病、脑血管疾病和药物中毒。
2.异常眼震样眼动
异常眼动,很像眼震实际不是眼震,统称眼震样眼动。
(1)视测距障碍(ocular dysmetria):其特点为眼球扫视时出现超越目标的过冲(overshoot),尤其是向中心位时更甚,且发生代偿性眼球摆动,直至终点达目标时才停止;亦可出现扫视不足,称欠冲(undershoot),类似肢端运动测距障碍,常见于小脑疾病患者,正常人可出现轻微扫视性过冲和欠冲。
(2)眼球扑动(ocular flutter):为短促的爆发性快速水平眼球摆动,于努力作固视,再固视时发生,扑动可发生于原位,有明显的不稳定性,此乃小脑对眼位维持系统失去控制的表现,提示小脑或血管病变;机制不清,Zee推测脑桥中止细胞反应迟缓而产生眼扑动。
(3)眼阵挛(opsoclonus):发生于各平面、大振幅、混乱无序的眼动,这种持续失调的眼运动,是精细扫视运动受损的表现,常伴有共济失调和其他小脑体征。可发生于神经母细胞瘤的患儿,预后不良,成人见于脑部转移癌,病理检查常发现小脑齿核部位有改变。
(4)眼肌和腭肌阵挛(ocular and palatal myoclonus):眼阵挛伴非自主、有节律性腭肌颤动,伴腮源性肌肉如喉、面、膈肌同步阵挛;眼阵挛可为摆动或旋转性,频率变化40~200/min,入睡后眼阵挛消失,醒后又出现。据报道,此类患者对冷热试验无反应,亦有报道快相消失,慢相存在。最常见的原因是脑血管意外,但脑部肿瘤、外伤、多发硬化症亦可引起。


 预告
预告 预告
预告




