查看更多
密码过期或已经不安全,请修改密码
修改密码
壹生身份认证协议书
同意
拒绝

同意
拒绝

同意
不同意并跳过





第一节
正常胸部X线解剖和胸部X线诊断原则
正常胸部X线影像是胸腔内、外各种组织和器官的复合影像,包括胸廓、气管支气管、肺、纵隔、横膈、胸膜和淋巴组织等。熟悉胸部后前位及侧位片上正常X线解剖以及生理变异,是识别异常、做出正确诊断的基础。
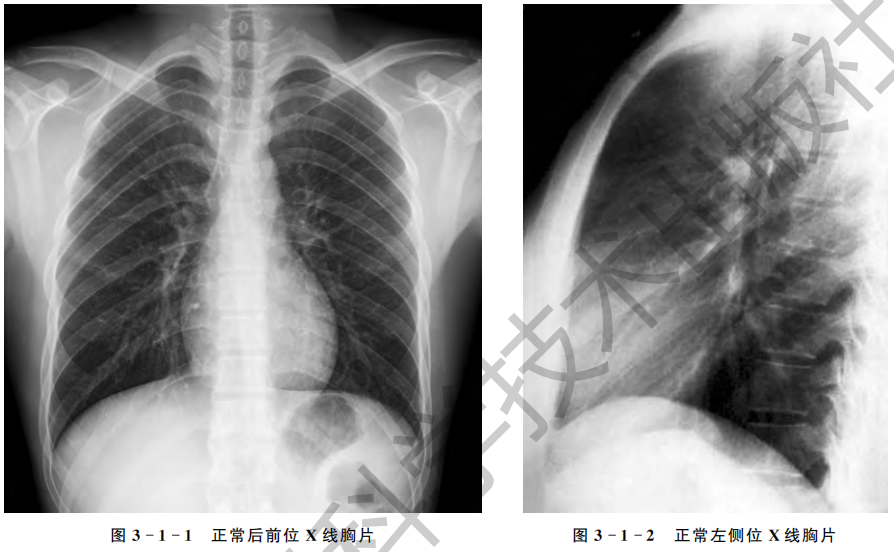
一、胸廓
胸廓由骨骼及软组织构成,骨骼是决定胸廓形状的主要条件。胸廓软组织及骨骼在X线胸片上形成的正常组织影像,有时会误认为病变,应当知道这一点。
(一)软组织
1.胸锁乳突肌 位于胸锁关节至乳突间,在两肺尖内侧形成外缘锐利、均匀致密、呈带状的影像。除可掩盖部分肺尖病变外,多无特殊意义。当头颈部摆位不正时,两侧胸锁乳突肌的阴影可不对称,勿误为肺尖病变。
2.锁骨上皮肤皱褶 也称锁骨上伴随影,是锁骨上皮肤及皮下组织在锁骨上缘形成平行的3~5 mm宽的条状软组织阴影,其内侧端与胸锁乳突肌呈圆角相交,外侧端则逐渐消失。该阴影较肺野密度高,而较锁骨密度低。当锁骨上淋巴结增大或有软组织肿块时,该影消失。反之,当该影显示不清者,应提示临床予以检查。
3.胸大肌 其发育程度差别较大,男性体力劳动者往往很显著。胸大肌可在两侧中肺野的中外带形成扇形均匀致密影,其外下缘多锐利且可延伸至肺野以外,借此可与肺内炎症相区别。胸大肌影两侧可以对称,也可不甚对称,甚或可胸肌缺失(Poland综合征)。
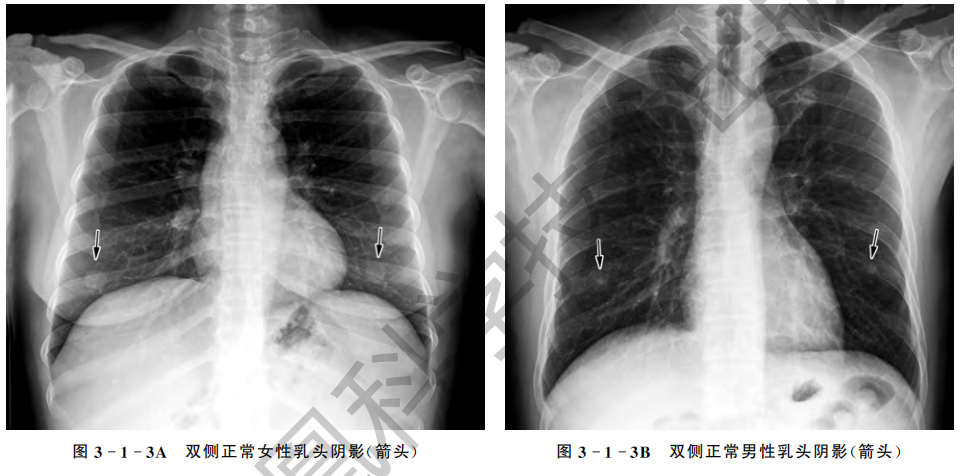
4.女性乳房及乳头 ① 女性乳房随年龄变化其形状变化较大,基本上分三种类型。
青春发育期者,乳房多小而坚实,于中肺野呈一片状密度稍高的阴影,边缘模糊不清;中年妇女,特别是哺乳者,乳房脂肪增多呈丰满的半球状;于中、下肺野呈片状密度增高影,愈往上其密度愈浅淡,愈往下密度愈高,于膈肌附近常可见一弧形凸面向下的锐利边缘;老年妇女特别是瘦弱者,乳房小而低垂,乳房及胸大肌外缘与侧胸壁之间常示一纵行梭形的密度减低区,易误认为局限性气胸。
② 女性乳头可以成影或不成影后,可在两下肺野相当于第5前肋间处形成小圆形致密影,年龄较大妇女多见,有时亦见于老年男性,勿误为肺内结节状病变。通常两侧对称,多呈直径约1 cm大小密度增高的结节。
(二)骨骼
1.肋骨 起于胸椎两侧,左右对称,共12对。X线胸片上多能见到10对,第11、12肋骨不易显示。肋骨后段呈水平向外走行,前段自外上向内下倾斜走行形成肋弓。肋骨后端以肋骨小头及肋骨结节与胸椎及胸椎横突相连。肋骨前端借助软骨与胸骨相连。第11、12肋骨无肋软骨,也不与胸骨相连呈游离状称为浮肋。一般后10肋与前5肋骨在同一水平面上。相邻肋骨间的间隙称为肋间隙,两侧应等宽。由肋骨小头至腋中线的一段肋骨为肋骨后段,俗称后肋;由腋中线至肋骨前端的为肋骨前段,俗称前肋。
两者区别如下:前肋宽而密度较低,后肋窄而密度较高;前肋自上外方向下内方走行,后肋自上内方向下外方走行;前肋只占据一侧胸腔的外、中部分,后肋则贯穿一侧胸腔;前肋间隙较宽,后肋间隙较窄;前肋的下缘多光滑整齐,后肋的下缘多呈花边状。
肋软骨多不成影,年龄较大时肋软骨呈条带状钙化,可在X线胸片上显示。第1肋软骨最先钙化,多在25~30岁出现,随着年龄增长,其他肋软骨自下而上逐根钙化,表现为条状或不规则斑片状致密影病变。若年龄较小而出现明显钙化时,应警惕有无钙、磷代谢性疾病存在。
2.肩胛骨 标准胸片上,肩胛骨的全部或绝大部分应不重叠于肺野内,有时肩胛骨的内缘可与肺野外带重叠,不要误认为胸膜增厚。
3.锁骨 为一横置的略呈S状的弯形骨,两侧对称。其内侧端与胸骨柄形成胸锁关节,外侧端与肩峰形成肩锁关节。X线上呈一横置的带状密度增高影,边缘光滑整齐。
4.胸骨 位于胸前壁正中,是一块上宽下窄、前凸、后凹的扁骨,形似短剑,分为柄、体、剑突三部分。胸骨柄上缘中部微凹,叫颈静脉切迹,其两侧有锁骨切迹,与锁骨相关;柄侧缘接第1肋软骨;胸骨柄两侧外上角有时可突出于纵隔影之外,不要误认为纵隔病变。胸骨柄下缘与胸骨体连接处微向前突,称胸骨角(又叫Louis角),从体表可以触及;因其两侧恰与第2肋软骨相关,所以是确定肋骨序数的重要标志;胸骨角部位又相当于左、右主支气管分叉处,主动脉弓下缘水平、心房上缘、上下纵隔交界部,与背部第4、5胸椎相对应。胸骨体扁而长,两侧有第2~7肋软骨相连接的切迹。剑突形状多变,位居左右肋弓之间,有人终生保持软骨形式。
5.胸椎 ① 正位上胸椎与纵隔影相重叠。摄片条件适当时,透过纵隔影可以较清楚地显示胸椎及椎间隙。胸椎横突,特别是肺门部位,可突出于纵隔影之外,呈密度增高的结节状影,不要误认为淋巴结增大。横突与肋骨结节构成肋横突关节。投。② 侧位上,特别是体胖的患者上部2~3个椎体及椎间隙多显示不清,其余胸椎椎体及其附件均可清晰显示。上部胸椎常轻微后凸,为正常之生理曲度。③ 胸椎侧弯为最常见的畸形。正位上示纵隔一侧性增宽,不要误认为纵隔肿瘤。
二、纵隔
纵隔是两侧闭合的胸膜腔之间的区域。前为胸骨,后为胸椎,上为胸腔入口,下为膈肌。纵隔由心脏、大血管、气管、支气管、食管、胸腺、淋巴组织、神经及脂肪等器官、组织构成。除气管及支气管可以辨认外,其他组织器官间无明显对比。正位上,呈一宽带状密度增高影,其边缘为心脏大血管的外缘。
为确定纵隔肿块的来源及其性质和叙述的方便,常将纵隔人为地分区。
目前,常用的为九分区法:在侧位上将纵隔分为前、中、后及上、中、下九区。以气管前壁向下、沿升主动脉前缘及心脏前缘画一曲线,此线前方至胸骨的倒三角形之狭长区域为前纵隔。以食管后壁为界画线,该线后为后纵隔。两条线之间的区域为中纵隔。以第4胸椎下缘为点与胸骨角连接成线,其线上为上纵隔。以肺门下方,相当于第8胸椎下缘画一横线,该线上方为中纵隔,下方为下纵隔。该法较为实用,特别是前、中、后纵隔的分区对确定纵隔肿瘤的来源有帮助。
纵隔的长度和宽度受生理因素的影响。吸气状态、无力体形及立位时,纵隔影长而窄;呼气状态、矮胖体形及仰卧位时,其影短而宽。另外,小儿的胸腺常使纵隔向一侧或两侧增宽,勿误认为纵隔肿瘤。
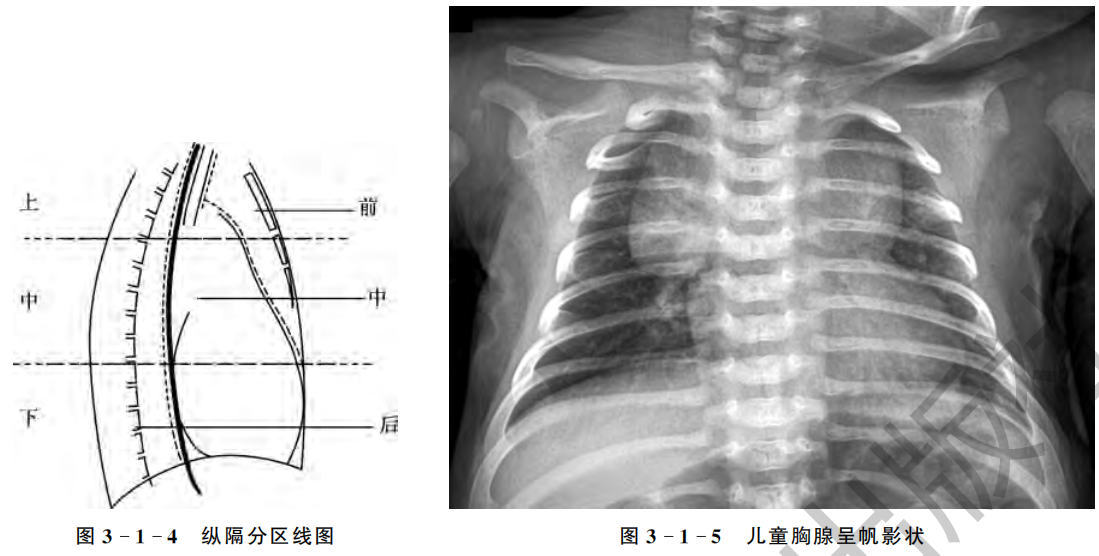
三、膈
膈肌为介于胸、腹腔之间的薄的肌腱膜。分左、右两叶,呈凸面向上的圆顶状。中央部分与心脏相连接。膈肌与侧胸壁形成的锐角称肋膈角。膈肌与心脏边缘形成的锐角称心膈角。但在左侧,特别是体胖者,其密度常较高,角度可以变钝,为心包脂肪垫所致,不要误认为病变。侧位上,膈肌呈前部高、后部低的凸面向上的曲线状,与前、后胸壁形成肋膈角,立位时,后肋膈角位置最低,是少量胸腔积液的汇集区域。前肋膈角由于心包脂肪垫的影响可不甚锐利及清晰,不要误认为胸膜病变。
两侧膈肌的位置常不等高,右侧较左侧高1~2cm,右侧膈肌常位于第6前肋与第10后肋水平。吸气时,膈肌下降;呼气时,膈肌上升。两侧膈肌动度相等或近似,两侧的活动度差不超过1cm且运动方向一致。一般认为,平静呼吸时膈肌活动度1~3cm,深呼吸时3~6cm。膈肌受生理因素影响,位置可有变化。吸气状态、无力体形及立位时,膈肌位置低;而呼气状态、体胖、卧位或妊娠后期,则膈肌位置高。
有时,膈肌的内1/3呈向上的局限性隆凸,边缘光滑整齐,为局限性膈膨出。右侧较左侧多见,年老者多见,无病理意义,属正常变异。应与肝脏的局限性隆凸相区别,区别困难时,行CT等影像检查有帮助。有时深呼气时,膈肌为3~4个浅弧形向上隆凸的影像,呈波浪状,称为波浪膈,无病理意义,不要误认为胸膜粘连。
四、胸膜
胸膜菲薄,分包裹肺与叶的脏层胸膜和与胸壁、纵隔及横膈相贴的壁层胸膜,两层胸膜之间为潜在的胸膜腔,内有少量液体,起滑润作用。正常时胸膜在X线上不显影,但在胸膜返折处且X线与胸膜走行方向平行时,胸膜可显示为线状致密影。肺叶之间的胸膜称叶间胸膜,其间的裂隙称为叶间裂,有水平裂和斜裂之分:水平裂为右肺上叶与中叶之间的叶间裂,斜裂为右上、中叶与下叶间的右侧叶间裂及左上叶与下叶间的左侧叶间裂。常规胸部正位片多可见水平裂胸膜,表现为从腋部第6肋骨水平向内止于肺门外1 cm处的水平线状致密影。侧位片上,斜裂胸膜表现为自后上(第4、5胸椎水平)斜向前下方的线状致密阴影,在前肋膈角后2~3 cm处与膈肌相连;水平裂起自斜裂中点,向前水平走行达前胸壁。
肺叶间裂的变异常见的有奇叶、奇裂,系肺的发育过程中,奇静脉被包入发育中的右肺叶内,由奇静脉两侧的四层胸膜折叠形成,表现为自右肺尖部向奇静脉方向走行的弧形线状致密影(即奇裂),以小圆点状的奇静脉为终止点,其内侧肺组织即奇叶。
五、气管、支气管
气管起自环状软骨下缘,经颈部进入胸腔。在胸椎5~6平面分为左、右主支气管。左、右主支气管(一级)分别进入左、右肺,其分支角称为隆突角,为60°~80°。吸气时该角度变小,呼气时则变大,相差10°~15°。
右侧主支气管近似于气管的延续,与气管延长线呈20°~30°角;宽度较宽而长度较短,约2.5 cm长;分为三支,分别进入上、中、下三个肺叶,称为肺叶支气管(二级);右侧主支气管发出上叶支气管后,直至中叶开口的一段支气管为中间支气管。左侧主支气管,与气管的延长线呈40°~50°角;较细,但较长,约5 cm长;分为二支,分别进入上、下肺叶。肺叶支气管再分支为肺段支气管(三级),以后逐次分支为肺亚段支气管、肺小叶支气管、末梢细支气管、呼吸细支气管等。
除呼吸细支气管具有呼吸功能外,其他支气管均为气体的通道。
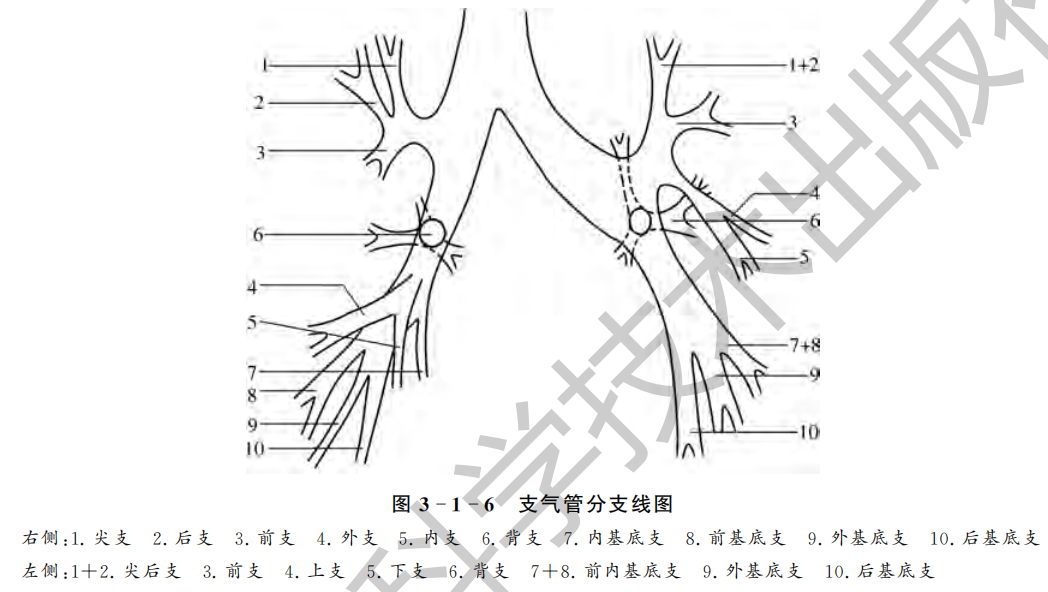
以往,常规X线上最常显示的是气管,目前的数字化摄影也能显示支气管,但也只限于肺叶及部分肺段支气管。其先天性变异主要为分支异常,胸片难以显示,需CT三维成像或支气管造影证实。
六、肺
(一)肺野
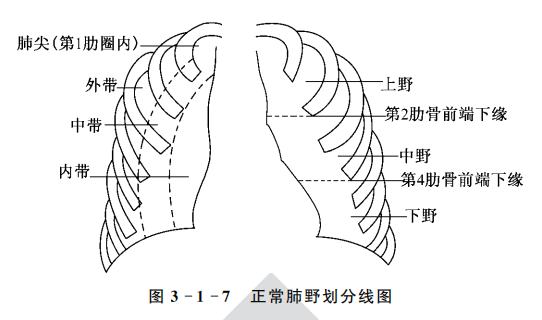
充满气体的两肺在胸片上表现为均匀一致较为透明的区域称肺野。两侧肺野透明度基本相同,其透明度与肺内所含气体量成正比。为叙述方便,通常将第1肋圈内的部分称为肺尖;接近膈肌的部分称为肺底;以第2、4肋骨前端下缘分别画一条横线,将肺野分成三部分即上、中、下三个肺野;以胸廓形状将一侧肺野纵行分成三等份,由内向外为内、中、外三带。
(二)肺门
胸片上肺门影是肺动脉、静脉、支气管及淋巴组织的复合影,其中肺动脉和肺静脉的大分支为主要成分;后前位胸片上,肺门位于两肺野内带第2至第4前肋间处,左肺门较右侧高1~2 cm,两侧肺门可分上、下两部。上、下部相交形成一钝夹角,称肺门角,而相交点称肺门点,右侧显示较清楚,呈横写的V形。右下肺动脉内侧有含气的中间支气管衬托而轮廓清晰,正常成人其横径不超过15 mm。左下肺动脉由于心脏影的遮盖不能见其全貌。侧位胸片上两侧肺门大部重叠,右肺门略偏前,肺门表现似一尾巴拖长的“逗号”,其前缘为上肺静脉干,后上缘为左肺动脉弓,拖长的“逗号”尾巴由两下肺动脉干构成。
两侧肺门区常可见到2~3 mm大小、周围密度高、中间透亮的环状影,系支气管的轴位投影。与其伴行的为大小近似密度高的点状影、边缘清楚,为血管的轴位投影。
由于肺门大小的正常差异较大,除右下肺动脉有一测量值外,余者几无正常标准,因此判断肺门是否增大或缩小,需慎重,并注意随访复查,观其变化。此外,尚需注意观察右肺门角的情况,若右肺门角呈反弧状,常为肿块或肿大的淋巴结所致。肺门的密度及其锐利程度亦应重视。
(三)肺纹理
在充满气体的肺野,可见自肺门向外呈放射分布的树枝状影,称为肺纹理。肺纹理由肺动脉、肺静脉组成,其中主要是肺动脉分支,支气管、淋巴管及少量间质组织也参与肺纹理的形成。在正位胸片上,肺纹理自肺门向肺野中、外带延伸,逐渐变细,至肺野外围几乎不能辨认。下肺野肺纹理比上肺野多而粗,右下肺野肺纹理比左下肺野多而粗。应该指出肺纹理正常粗细和多少并无明确标准,但变化明显时则不难确定。肺纹理是否显得松散,特别是聚拢,有时更有临床意义。
(四)肺叶、肺段和肺小叶
1.肺叶 是被脏层胸膜分隔的解剖单位,由叶间胸膜分隔而成,右肺分为上、中、下三个肺叶,左肺分为上、下两个肺叶。肺叶与肺野的概念不同,肺叶前后重叠。每个肺叶由2~5个肺段组成,每个肺段有单独的段支气管。胸片上,借显影的叶间胸膜可分辨肺叶,多不能完整地显示肺叶的界限,但结合正侧位胸片常可推断各肺叶的大致位置,从而确定病变的部位。右肺上叶位于右肺前上部,上缘达肺尖,下缘以横裂与中叶分隔,后缘以斜裂与下叶为界;右肺中叶位于右肺前下部,上缘以横裂与上叶为界,下缘以斜裂与下叶分隔,自横裂最外端向内、向下斜行至右膈内侧部,内界直达右心缘,呈三角形;右肺下叶位于右肺后下部,以斜裂与上叶及中叶分界。左肺上叶相当于右肺上叶和中叶所占据的范围;左肺下叶相当于右肺下叶所占据的范围。正位胸片上,上叶下部与下叶上部重叠,中叶与下叶下部重叠。侧位胸片上,上叶位于前上部,中叶位于前下部,下叶位于后下部,彼此不重叠。
副叶是由副裂深入肺叶内形成,属于肺分叶的先天变异。奇叶为常见的变异,因奇静脉位置异常,奇静脉与周围的胸膜反折形成奇副裂,分隔右肺上叶内侧部分成为奇叶。奇副裂呈细线状影,自右肺尖部向内、下走行至肺门上方,终端呈一倒置的逗点状,是奇静脉断面的垂直投影。
2.肺段 肺段组成肺叶,常呈圆锥形,尖端指向肺门,底部朝向肺的外围,肺段间没有明确边界。各肺段的名称与其相应的支气管一致。正常时,X线片不能显示肺段的界限,只有在病理情况下,某个肺段受累时才能看到肺段的轮廓。右肺上叶由尖段、后段及前段所组成;中叶由内侧段及外侧段组成;下叶由背段、内基底段、后基底段、外基底段及前基底段组成。左肺上叶分为上部和舌叶两部分,上部由前段和尖后段所组成;舌叶由上舌段和下舌段组成;下叶由背段、后基底段、外基底段及前内基底段组成。
3.肺小叶 每一肺段由许多肺小叶组成,肺小叶既是解剖单位又是功能单位,直径为1~3 cm,小叶之间有小叶间隔。
每支小叶支气管分出3~5支末梢细支气管,每支末梢细支气管所支配的范围称为腺泡,为肺部病理改变的基本单位,其直径约6 mm。末梢细支气管继续分出呼吸细支气管,以后再分肺泡管、肺泡囊,最后为肺泡。肺泡壁上有小孔,称为肺泡孔,空气可经肺泡孔相互沟通。呼吸细支气管、肺泡管、肺泡囊、肺泡为肺的气体交换部分。正常胸片上不能显示其轮廓,单个肺小叶实变可表现为直径1~3cm的片状影。当腺泡范围内发生实变时,胸片上可表现为类圆形结节状致密影,称腺泡结节样病变。
4.肺实质与肺间质 肺组织由肺实质和肺间质组成。肺实质包括肺泡、肺泡囊、肺泡管及1~3级呼吸性细支气管,主要功能为储存气体和气体交换。肺间质包括支气管、血管、淋巴管及其周围的疏松结缔组织等,它无气体交换功能,只起支持作用。X线上不能将两者截然分开。即或有炎症时,也是以其中一种炎症为主,两者亦难截然分开。
七、胸部X线诊断的原则
(一)系统周密的观察
详见“第一章X线诊断基础 第三节X线诊断的原则和方法”相应内容。
(二)客观的逻辑分析判断
详见"第一章X线诊断基础 第三节X线诊断的原则和方法"相应内容。
(三)以疾病的病理变化过程来推演出胸部病变的影像变化
肺部病变的影像是肺内病变病理变化过程中的某个时间点在X线影像上的反映。
某一疾病在病理变化过程中不同的时间点上,其所反映的X线影像是不同的,如大叶性肺炎,在不同的病理期,其X线影像各不相同,即所谓同病异影;
不同的疾病在病理变化过程中,某个时间点的X线影像可有相同的交叉点,如亚急性肺结核与尘肺,其肺内均有增殖性肺结节,在X线影像上表现相仿,难以区分,即所谓异病同影。
所以,作为影像诊断医师,应熟知各疾病的病理变化过程,病变的X线影像及不同的临床表现是疾病病理变化过程中不同阶段的反映。疾病的病理变化过程是一个动态的过程,不同的病理时间点其影像表现不同,在实际工作中,切忌以专业教科书中所示疾病的典型影像表现来用静止的观点解释X线征象,要用动态的观点来看待问题。疾病的X线征象均有其病理变化基础,要用疾病的病理变化来解释X线影像,脱离疾病的病理变化知识,是学不好X线影像诊断的。
//
点击图片进入活动专区
参
与
福
利
活动页面累计签到4天获半年数字报
活动页面累计签到8天获1年数字报
活动页面累计签到15天同时阅读所有《X线读片指南》荐读章目者获实体书抽奖机会
[抽奖说明:本次活动抽奖名额根据书籍情况不同,本书抽奖限额2名,获奖者免费获赠《X线读片指南》实体书

👆(截图至微信扫码享限时折扣优惠购书)👆
查看更多