Die Abbindung einer Extremität mit starker Blutung war früher nur im militärisch-taktischen Setting bekannt. Anfangs im zivilen Bereich verpönt und sehr umstritten, hat es diese Maßnahme unter Verwendung des Tourniquet jedoch in den letzten Jahren auch in viele Guidelines, Algorithmen, SOPs und Lehrmeinungen für das präklinisch tätige Personal geschafft.
Und da zu diesem Thema leider viele persönliche Meinungen und zum Teil auch “Fake News” herumkursieren, beleuchte ich die Extremitätenabbindung mittels Tourniquet etwas genauer, und zwar auf Basis von Handlungsempfehlungen, Herstellerangaben und internationalen Lehrmeinungen.
Was ist überhaupt ein Tourniquet?
Ein Tourniquet ist ein Medizinprodukt, dass in der präklinischen Versorgung von verwundeten & verletzten Patienten genutzt wird, um lebensbedrohliche Blutungen an einer Extremität zeitnah und temporär durch die Abbindung der arteriellen Blutzufuhr zu stoppen. Es wird angewendet, wenn andere Blutstillungsmaßnahmen nicht ausreichen oder diese in der gegebenen Situation nicht praktikabel sind.
Man sollte immer kommerziell gefertigte und keine improvisierten Tourniquets verwenden.
Am Markt gibt es sowohl mechanische als auch pneumatische Tourniquets, wobei mechanische sicherer und einfacher in der Präklinik anzuwenden und somit auch weiter verbreitet sind. Tourniquets sollten robust und wasserfest, rutschfest auf nasser/blutiger Haut sowie einfach & sicher in der Handhabung sein. Eine gute Sichtbarkeit (z.B.: durch Signalfarben im Produkt) ist zudem ebenfalls sinnvoll, damit andere Einsatzkräfte angelegte Tourniquets sofort erkennen können.
Es gibt eine Vielzahl an mechanischen Tourniquets am Markt. Ein weit verbreitetes Modell ist das Combat Application Tourniquet – kurz C.A.T. – welches zum jetzigen Zeitpunkt in der 7. Generation erhältlich ist.
Da das C.A.T. Gen7 das wohl verbreitetste Tourniquet in Österreich ist, wird dieses auch für diesen Artikel als Beispiel herangenommen.
Indikationen zur Tourniquet Anlage
Ein Tourniquet wird also benutzt, um eine lebensbedrohliche Blutung an einer Extremität zu stoppen, wenn andere Blutstillungsmaßnahmen wie ein korrekt angelegter Druckverband nicht genügend Wirkung zeigen sowie in Situationen, in denen die Abbindung der Extremität sinnvoller ist als andere Maßnahmen. Hier denke man zum Beispiel an eine eingeklemmte stark blutende Extremität, bei der die Wunde nicht erreichbar ist (z.B.: durch gleichzeitige Einklemmung der Extremität). Oder einen MANV (Massenanfall an Verletzten), wo man die Versorgungszeit pro Patient so kurz wie möglich halten soll. Bei einem Patienten, der neben seiner lebensbedrohlichen Extremitätenblutung einen verlegten Atemweg und/oder ein B-/C- Problem aufweist, erscheint die Tourniquet Anlage initial ebenso sinnvoll. Und da eine lebensbedrohliche Blutung mit viel Blutverlust verbunden ist – und Blut ja soweit ich weiß zum Leben benötigt wird 😉 – ist die Chance auf ein C-Problem mit hoher Wahrscheinlichkeit gegeben.
Komplikationen und Nebenwirkungen
Nun können natürlich auch wie bei vielen anderen Maßnahmen, die präklinisch gesetzt werden, Komplikationen & Nebenwirkungen auftreten. Diese wären zum Beispiel eine Ischämie des gesunden Gewebes distal der Abbindung, ein Kompartmentsyndrom durch postischämische Reperfusion, Nerven- oder Gefäßschädigungen sowie natürlich durch die Ischämie auftretende Schmerzen. Generell sind diese Komplikationen & Nebenwirkungen jedoch mit dem Nutzen dieser Maßnahme in Relation zu stellen. Zu den Schmerzen sei zu sagen, dass hier eine adäquate Analgesie Abhilfe verschaffen kann.
Im Endeffekt bleibt es eine Nutzen-Risiko-Abwägung des tätigen Personals. Je länger die Tourniquet Abbindung ausgeführt wird, desto höher steigt die Chance auf mögliche Schädigungen des Gewebes. Als Beispiel angeführt seien hier Nervenläsionen, für die die Inzidenz erst nach ca. 120 Minuten zunimmt. Diese Zeit wird im zivilen Rettungsdienst im Normalfall unterboten (Anlage Tourniquet am Einsatzort bis Ende der Abbindung z.B.: im Schockraum). Doch bevor der Patient zu viel Blut verliert und verstirbt, ist das Risiko eingehen für eine eventuelle Komplikation dann doch die sicherere Variante fürs Überleben des Patienten. Nicht umsonst ist das X (dieses steht für “Stop Exsanguination”, also verhindere das Ausbluten) der erste Buchstabe im XABCDE Schema des Patientenbeurteilungsalgorithmus nach PHTLS. “Treat first what kills first!”
In Tabelle 1 sind Beispiele für Indikationen und in Tabelle 2 mögliche Komplikationen sowie Nebenwirkungen der Tourniquet Anlage aufgelistet, sowie Faktoren, von denen diese abhängig sind.


Anwendung und praktisches Vorgehen
Wird nun die Entscheidung getroffen, ein Tourniquet anzulegen, so sind einige Punkte zu beachten.
Im Idealfall wird das Tourniquet ca. 5cm proximal, das heißt oberhalb der Wunde platziert. Dabei muss man jedoch beachten, dass die Verletzung oft tiefer reicht, als es oberflächlich zu sehen ist. Ebenso ist darauf zu achten, dass das Tourniquet nicht auf Gelenken, Wundtaschen, Fremdkörpern oder offenen Frakturen angelegt wird.
Sind auf der lebensbedrohlich blutenden Extremität mehrere Wunden vorhanden oder ist die Sicht auf die Wunde z.B.: durch Einklemmung der Extremität oder durch Dunkelheit nicht möglich, so wird angeraten, das Tourniquet einfach so proximal wie möglich zu platzieren. Im militärischen Bereich gibt es den Begriff “high and tight”, was so viel heißt wie “hoch und eng”. Dies kommt daher, dass man es so einfach wie möglich hält, um Fehler zu vermeiden – keep it simple!
Ob man sich für die erste oder für die zweite und somit einfachere Methode entscheidet, bleibt einem selbst überlassen. Bei beiden Variationen ist jedoch darauf zu achten, dass über dem angelegten Tourniquet immer Platz für ein zweites Tourniquet bleibt. Denn sollte die Blutung mit der korrekten Anlage des ersten Tourniquet nicht sistieren, wird empfohlen, ein zweites Tourniquet proximal des ersten anzulegen. Somit kann noch mehr Druck auf das Gewebe und somit auf die versorgenden Arterien aufgebaut werden.
Kurzer Mythencheck:
Oft hört man, dass eine Tourniquet Anlage an den Unterarmen und Unterschenkeln nicht möglich ist, da die knöcherne Anordnung anders ist als auf den Oberarmen und Oberschenkeln. Da sich jedoch an Unterarm und Unterschenkel genauso Gewebe befindet, dass komprimiert werden kann und somit die arterielle Blutzufuhr unterbrochen werden kann, ist es sehr wohl möglich. Die Anlage am Unterschenkel wird sogar öfters von operativ tätigen Chirurgen für Eingriffe am oberen Sprunggelenk oder am Fuß gegenüber der Anlage am Oberschenkel bevorzugt. Letztendlich muss bei Verletzungen, die soweit distal gelegen sind hinterfragt werden, ob es sich wirklich um eine kritische, lebensbedrohliche Blutung handelt.
Schritt für Schritt am Beispiel des C.A.T. GEN7
- Zuerst sollte das Tourniquet richtig im Equipment verstaut sein. Und zwar nicht in der eingeschweißten Verpackung und soweit unten wie möglich, sondern ausgepackt und schnell griffbereit. Denn wenn es benötigt wird, dann dringend und schnell!
- Extremität durch die O-förmige Schlaufe einführen oder Schlaufe öffnen, um Extremität herumwickeln und Band wieder in die dafür vorgesehene Stegschnalle einführen.
- Tourniquet mit Klettschlaufe fest an Extremität anbringen.
Hier gibt es die 3-Finger-Regel: Diese besagt, dass durch Schließen des Klettverschlusses das Tourniquet so eng anliegen muss, dass 3 Finger nicht mehr zwischen Tourniquet und Extremität passen. - Knebel so lange drehen, bis die arterielle Blutzufuhr unterbrochen ist und die Blutung steht. Der distale Puls sollte ebenfalls nicht mehr tastbar sein. Knebel in der dafür vorgesehen Halterung fixieren.
ACHTUNG! Wenn man den Knebel nicht weit genug dreht und somit die arterielle Blutzufuhr nicht stoppt, kann dies die Blutung verschlimmern! Grund dafür ist die weitere arterielle Blutversorgung und der venöse Rückstau mit konsekutiv verstärkten Blutverlust. - Klettschlaufe vor ungewollter Lösung sichern (z.B.: siehe Foto). Sicherungs-Klettverschluss schließen, damit der Knebel nicht aus der Halterung springen kann.
- Zeit der Abbindung notieren (wenn Zeitdruck, dann im weiteren Verlauf), weiterführen der Patientenbeurteilung & Patientenversorgung.
- Adäquate Analgesie durchführen und permanentes Reassassment.
Sollte die Blutung nicht sistieren, wie oben bereits beschrieben, muss man ein zweites Tourniquet proximal des ersten anlegen. Verbessert sich die Kreislaufsituation des Patienten durch die Blutstillungsmaßnahme und eine eventuelle Infusionstherapie, muss man darauf achten, dass bei Steigerung des Blutdrucks die Wunde nicht erneut zu bluten anfängt. In diesem Fall muss man das Tourniquet nachjustieren, indem man mit dem Knebel das Tourniquet noch enger anlegt.






Konversion – wann öffne ich, wann nicht
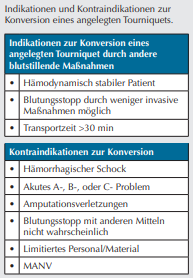
Die Konversion, also das öffnen eines angelegten Tourniquets, sollte streng auf deren Nutzen hinterfragt werden. Natürlich ist die Abbindung einer Extremität nur eine temporäre Maßnahme, und die definitive Versorgung besteht in einer chirurgischen Blutstillung und Wundversorgung. Da dies im zivilen Rettungsdienst im Normalfall innerhalb spätestens 2 Stunden geschieht, und somit Komplikationen & Nebenwirkungen eher gering sind, gibt es nur eine logische Indikation dafür: wenn andere Blutstillungsmaßnahmen wie ein Druckverband und/oder Hämostyptika ausreichen und in der jeweiligen Situation auch durchgeführt werden können. Für Bereiche, wo die prähospitale Zeit verlängert ist, wie etwa bei der Bergrettung, in Einsatzlagen mit erhöhtem Gefährdungspotenzial oder bei einem MANV, schaut dies natürlich etwas anders aus. Es bleibt wie bei der Anlage immer eine Nutzen-Risiko-Abwägung. Die DGAI hat für die Konversion ein paar Indikationen sowie Kontraindikationen in ihrer Handlungsempfehlung definiert.
Übung macht den Meister
Tourniquets sind wahre Lebensretter, wenn es darum geht, starke Extremitätenblutungen schnell und suffizient zu stillen. Denn jeder Erythrozyt, der im Patienten bleibt und nicht am Boden endet, ist ein Erfolg. Voraussetzung für eine erfolgreiche Tourniquet Anlage ist natürlich zu Wissen, wann es angewendet werden soll und wenn die Anlage trainiert ist. Nur so kann man es effizient und zügig angelegen.
Darum hier meine Bitte:
Trainiert die Tourniquet Anlage, so wie ihr sie in echt macht! Dreht den Knebel auch beim Üben zu, bis der distale Puls verschwunden ist. Auch wenn es schmerzt, ihr könnt es dann ja gleich wieder lösen, und somit bannt ihr die Gefahr, im realen Einsatz das Tourniquet zu locker anzulegen. Und bitte nehmt dafür nicht das Tourniquet vom Fahrzeug oder vom Notfallrucksack! Es ist ein Einmalprodukt, wenn es einmal verwendet ist, nimmt die Zugkraft vom Innenband ab. Somit immer ein eigenes Tourniquet zum Üben verwenden.
Komplikationen & Nebenwirkungen hin oder her – die Patienten werden sich bedanken, wenn ihr Sie vom Ausbluten gerettet habt. 😉
Rückblick: Innere Blutungen erkennen, äußere behandeln.
Mehr zum Übungsabend zum thema traumatische Blutungen: Link zum Übungstag
Quellenverzeichnis
Hossfeld, B et al. “Prähospitale Anwendung von Tourniquets bei lebensbedrohlichen Extremitätenblutungen : Eine systematische Übersichtsarbeit” [Prehospital application of tourniquets for life-threatening extremity hemorrhage : Systematic review of literature]. Der Unfallchirurg vol. 121,7 (2018): 516-529. doi:10.1007/s00113-018-0510-y
Deutsche Gesellschaft für Unfallchirurgie. “S3 – Leitlinie Polytrauma / Schwerverletzten-Behandlung”. https://www.awmf.org/leitlinien/detail/ll/012-019.html. [aufgerufen am: 1.5.2022]
Herstellerangaben Combat Application Tourniquet
National Association of Emergency Medical Technicians. PHTLS: Prehospital Trauma Life Support. 9th ed. Burlington, MA: Public Safety Group; 2019.
Tabellenverzeichnis
Tabelle 1: Hossfeld, B et al. “Handlungsempfehlung: Prähospitale Anwendung von Tourniquets”. Seite 3, Tabelle 1. https://www.ai-online.info/images/ai-ausgabe/2016/11-2016/2016_11_698-704_Handlungsempfehlung%20%20Praehospitale%20Anwendung%20von%20Tourniquets.pdf [aufgerufen am: 1.5.2022]
Tabelle 2: Hossfeld, B et al. “Handlungsempfehlung: Prähospitale Anwendung von Tourniquets”. Seite 3, Tabelle 2. https://www.ai-online.info/images/ai-ausgabe/2016/11-2016/2016_11_698-704_Handlungsempfehlung%20%20Praehospitale%20Anwendung%20von%20Tourniquets.pdf [aufgerufen am: 1.5.2022]
Tabelle 3: Hossfeld, B et al. “Handlungsempfehlung: Prähospitale Anwendung von Tourniquets”. Seite 5, Tabelle 5. https://www.ai-online.info/images/ai-ausgabe/2016/11-2016/2016_11_698-704_Handlungsempfehlung%20%20Praehospitale%20Anwendung%20von%20Tourniquets.pdf [aufgerufen am: 1.5.2022]
Hinweis
Der obige Text ist eine Meinungsäußerung des*r Autor*in und keine Handlungsanweisung oder Empfehlung. Trotz unserer internen Kontrollmechanismen kann für die Richtigkeit, Vollständigkeit und Gültigkeit des Inhalts keine Gewähr oder Haftung übernommen werden. Für den Inhalt und die Sicherheit von Websiten zu denen wir verlinken übernhemen wir keine Haftung oder Gewähr.
Recherchiert nach, kontrolliert das Gelesene oder Gehörte – hier so wie anderswo auch!
Fehler gefunden oder Diskussionsbedarf? Benutze die Kommentarfunktion – Danke!
