|
|
|||||
|
||||||
| 喉顯微手術及雷射-聲帶腫瘤切除是怎麼進行的? |
|
|
||||||||||||||||||||||||||||
| 小港醫院耳鼻喉科 王緒佳 主治醫師 (112年10月) | ||||||||||||||||||||||||||||
|
「王醫師,我聲音沙啞好幾個月了,講話越來越吃力,我的喉嚨會不會長東西?」 資深的門診護理師只要聽到燒聲的病人一開口,還沒等病人主訴講完,檢查室的鼻咽喉內視鏡就已經為病人消毒準備好了!等醫師把病人過去病史、職業和症狀問診完,就可以來一窺究竟。 「來,我幫您用內視鏡檢查一下吧。」 在耳鼻喉科門診,最直接也最方便的檢查方式就是內視鏡了,不用另外約檢查時間,也不用進階麻醉。聲帶是很精細的構造,即使是非常小的病灶也會讓聲音改變。不過聲帶腫瘤還是有分良性跟惡性的,隨著病理結果不同,治療方法的選擇也會不同。 聲帶的良性腫瘤包含大家耳熟能詳的聲帶結節(俗稱聲帶長繭)、聲帶息肉及聲帶囊腫。另外因為胃酸逆流、抽菸或聲音過度使用而造成息肉樣聲帶炎(Reinke's edema) 也不時會遇到。 聲帶的癌前病變則包含白斑及喉乳頭狀瘤(papillomatosis) 。 喉部的惡性腫瘤稱為喉癌,而因解剖位置不同而區分為聲門上癌、聲門癌及聲門下癌。由聲帶長出來的惡性腫瘤就稱為聲門癌,是喉癌中最常見的一種。喉癌佔美國頭頸部癌症的四分之一,其中六成診斷時都是初期喉癌,主要就是因為聲音改變是一個明顯的症狀,讓病人及早求診而及早發現。
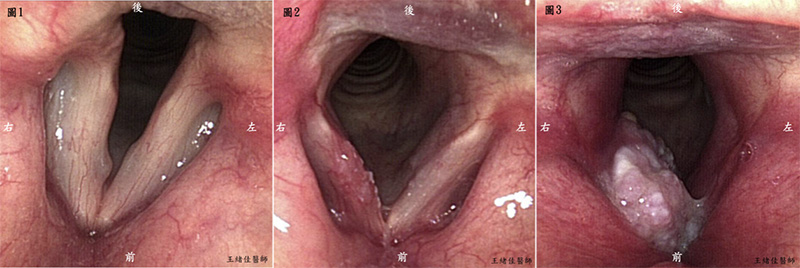
(圖一)聲帶良性病灶—息肉 (圖二) 聲帶原位癌 (圖三) 聲門癌 有時候內視鏡下的病灶顯而易見就是良性的,有時候則難以區分到底是不是惡性腫瘤,需要做病理切片來做更進一步的診斷。 「哎呀!您的聲帶長東西了,要幫你安排喉顯微手術切片唷!您看看哪一天您方便住院,我們幫您安排候床。」 通常大部分的病人聽到要切片都表現冷靜而且可以接受,但是當聽到要住院及全身麻醉時,有的病人會驚訝地從椅子上跳起來。 「什麼!這麼小的病灶竟然要全身麻醉﹍我到底是有要緊沒有呀!」 喉顯微手術是藉由正確的擺位(身體仰臥、頸彎曲、頭後伸),使直接喉頭鏡(Direct laryngoscope)得以從口置入直達喉部,將病灶完整地呈現在顯微鏡下。我都向病患將這種處置比喻成「吞劍」,這種狀態如果沒有全身麻醉,會因為作嘔反射而不可能完成精緻的手術。 待顯微鏡清楚暴露出病灶後,術者可以使用顯微器械做切除或切片手術,也就是所謂的喉顯微手術。另外隨著醫療的發展,經口雷射顯微手術(transoral laser microsurgery)也廣泛應用在許多的病灶上。 以良性的病灶(聲帶節結、息肉及囊腫)來說,喉顯微手術的原則是以最不傷害正常組織的前提下移除全部病灶。藉由術前、術後的語言治療,學習正確的說話方式。術後要大幅減少甚至全面禁止聲音的使用、控制胃酸逆流疾病,使術後聲音品質能達到最大進步效益。 以惡性病灶來說,喉顯微手術可以藉由切片足量病灶組織來做正確的診斷。過去喉癌及下咽癌的根治手術治療選擇常為部分或全部喉切除手術,或是保留器官的放射治療(有時輔以化學治療),但近年來技術的進步,經口雷射顯微手術可以選擇性應用在初期的喉癌及下咽癌病患。不管是吞嚥功能或是存活率都不亞於其他的治療方式,生活品質甚至更好。不過雷射顯微手術還是要以腫瘤能乾淨切除為前提,所以主治醫師還是會根據病人病灶的大小、位置及身體狀況,與病患討論出一個最適合的治療方式。
※本文章同意非營利行為之轉載,轉載時不得編輯、調整、增刪、加註、改寫或以其他方式變更本文章內容,並註明供稿來源。
﹝※112/11月後的門診時段 / 門診時段僅供參考,若有異動請依診間公告為主﹞
|
||||||||||||||||||||||||||||
|
| 高雄市三民區自由一路100號(地圖) │ 聯絡信箱│網頁維護:kmuj@kmuh.org.tw 高醫醫訊雜誌社 版權所有 © 2013 KMUH All Rights Reserveda 建議使用IE 9.0以上1024×768為最佳瀏覽 |