临床实践中的右心导管插入术基本生理学的回顾和相关解释的重要问题
2024-01-27 重症医学 重症医学 发表于陕西省
在这篇综述中,我们将讨论右心导管及其在临床实践中的作用(例如,分流评估,心源性休克的管理),并总结与测量和解释相关的重要问题。
摘要:肺动脉置管术是一种诊断过程,通过中心静脉插入导管,向肺动脉推进,测量右心房、右心室和肺动脉压力,估计心输出量,识别心内分流,测量肺血管阻力。血液动力学测量可以更好地了解心力衰竭和肺动脉高压的病理生理,但由于技术的差异,其正确评估和最佳使用可能具有挑战性,这可能导致结论和治疗管理策略的差异。在这篇综述中,我们将讨论右心导管及其在临床实践中的作用(例如,分流评估,心源性休克的管理),并总结与测量和解释相关的重要问题。
引言:
心血管疾病患者经常有复杂的合并症,很难确定其症状的主要原因。常规的临床评估往往导致工作诊断,应涉及病理生理变化和预期的代偿反应。可能很难确定更详细的评估是否有必要或有用。肺动脉导管置入术提供了一种成熟的方法来评估患者的血流动力学和容量状况。
肺动脉导管置入(Swan-Ganz或右心导管置入[RHC])是一种有创血流动力学手术,可以提供直接测量压力,可以从右心和肺动脉采集血液样本,并可以计算心输出量(CO)。RHC的首次使用始于20世纪20年代,当时一位名叫Werner Forssmann的住院医生通过左肘前静脉将导尿管插入右心房,对人类进行了第一次RHC。随着Swan-Ganz导管的出现,该技术变得更安全、更简单。Swan-Ganz导管是在20世纪70年代发展起来的,其理念是急性心肌梗死后床边心血管功能评估可能改善预后。直到20世纪80年代末,SwanGanz导管被广泛应用于重症监护病房,但随着无创心脏成像(尤其是超声心动图)的诊断能力和可用性的显著提高,以及危重患者在置管期间出现并发症的报道,导致其在20世纪90年代末和21世纪初的使用减少。
尽管已经使用了50多年,但RHC的作用仍然不确定,但在之前的下降趋势之后,最近的使用有所增加。目前的指导方针和科学声明提供的关于RHC的建议有限。在任何社会指南中列出的唯一IA级RHC指征是在心脏移植患者评估期间。它是诊断肺动脉高压和心内分流的金标准。本文将讨论其在临床实践中的作用以及影响研究表现和解释的重要因素。
临床实践中的角色
在常规的临床实践中,医生,特别是心脏病专家和肺科/重症监护医生,经常纠结于获得血液动力学数据的最佳方法。在RHC过程中,可以进行血液样本采集,压力测量和波形分析。不同生理状态下RHC期间评估的典型压力曲线和值如图1所示。当血液动力学状态在体格检查中不明显时,该程序通常用于评估充盈压力和心输出量,以便建立更准确的诊断和血流动力学严重程度的特征,当治疗反应与体格检查不一致或不理想时。或当存在其他混杂适应症时(表1)。对这些信息的解释对于多发性肺和心血管疾病的诊断和管理至关重要。
RHC手术通常是一种低风险的手术,但可能会发生并发症,甚至是致命的。这些可发生在静脉通道中,包括股总静脉假性动脉瘤、右无名静脉穿孔、深静脉血栓形成、颈动脉损伤、动静脉瘘形成、左乳腺内动脉穿孔和右淋巴管损伤。它们也发生在导管放置过程中,可导致心室破裂、肺动脉破裂、心律失常和导管骨折伴远端栓塞。当在床边进行血流动力学监测而没有图像引导时,这些并发症发生的频率更高;因此,超声引导可能有助于减少静脉通路相关的并发症,而透视检查可以减少导管相关的并发症。
为了改善RHC患者的预后,需要仔细解释手术过程中获得的血流动力学参数,将这些参数整合到整体临床表现中,并根据这些信息制定管理计划。此外,基于正在进行的管理策略,关注预期变化的重复度量是必不可少的。
在分流评估中的作用
“分流”一词指的是一种允许血液从心脏循环的一侧流向另一侧的异常连接。右心导管被认为是通过测量心内压力和获取血液样本来检测分流的金标准。在RHC期间,可以从心脏的不同部位抽取血液样本来测量血氧水平。除了诊断分流(房间或室间)外,这些样本还可以证实楔形压力是准确的(楔形饱和度),并且可以测量休克患者的混合静脉氧合血红蛋白饱和度。在RHC期间采集血液样本检测分流的缺点是检测小分流的敏感性较差,但大多数血流动力学意义重大的心脏分流都被识别出来。
在心源性休克管理中的作用
右心导管的使用正在增加,研究报告其在心源性休克(CS)管理中的益处也在增加。观察数据表明,RHC引导下的治疗可提高CS患者的生存率。目前的指南和科学声明建议,RHC用于治疗对初始治疗无反应或存在诊断或治疗不确定性的心源性休克患者。早期使用RHC与降低急性肾损伤的发生率、住院时间和再入院率相关,但对CS患者的生存率有相互矛盾的结果。在急性心肌梗死合并CS患者的亚组分析中,早期使用RHC与降低死亡率相关。然而,缺乏随机对照试验评估RHC在CS中的应用,需要更多的研究来分析常规RHC在这些患者中的安全性和获益。
要理解CS,就必须了解在RHC期间测量的压力。直接和间接的测量可以从一个正确放置的右心导管中进行。表2列出了这些测量值和它们各自的正常值。直接测量右心和肺动脉:(1)右心内压(右心房平均压、右心室收缩压和舒张压),(2)肺动脉压(肺动脉收缩压、肺动脉舒张压、平均肺动脉压)。间接测量的是肺毛细血管楔压(PCWP),它提供了左心房压力的估计值,这是左心室舒张末期压的替代品。
通过测量直压、混合静脉氧合血红蛋白饱和度(MVO2)和CO,可以计算各种血流动力学比值和指标,帮助临床医生描述当前的血流动力学状态和心肺功能,通常可以诊断患者的临床疾病。例如,患者可能患有不止一种疾病,血液动力学测量可以帮助确定哪种成分对患者的临床状态影响最大。
在CS或低血容量性休克中,全身血管阻力作为一种代偿反应而增加,该信息结合PCWP、CO、混合静脉血氧饱和度(MVO2)的判读可判断休克类型(表3)。在存在肺动脉高压(平均肺动脉压[MPA] > 20)的情况下,使用PCWP和肺血管阻力有助于定义世界卫生组织的肺动脉高压组(表4)。CI和PCWP与临床表现(表5)以及与药物治疗的急性反应之间的相关性为现代患者管理提供了基础这些指标和比值可以预测心室功能障碍和预后。PAPI比值(定义为[收缩期肺动脉压-舒张期肺动脉压]/右心房压)≤0.9,可预测下壁心肌梗死患者的右心室衰竭和院内死亡率增加。PAPI<1.85预测左心室辅助装置患者的右心室衰竭。心功率输出(定义为[MAP×CO]/451)<0.6可预测心源性休克患者的住院死亡率。
在其他复杂的临床疾病中的作用
晚期肝硬化、肝肾综合征和近期肝移植患者经常出现血流动力学异常,这与临床表现和治疗有关。例如,Pelayo等人使用右心导管检查确定了127例肝肾综合征患者的血流动力学状态。79例患者右心房压升高(>10 mmHg),79例患者楔形压升高(>15 mmHg)。楔形压升高的患者使用利尿剂进行治疗,且肌酐水平显著降低。Praktiknjo等人评估了急慢性肝功能衰竭患者血液动力学参数(如心脏指数)与预后之间的关系。高动力状态的患者预后不良的风险最高。急性肝病患者,特别是肝肾综合征患者,以及需要肾脏替代治疗的急性肾损伤患者,其心血管状态和容积状态经常发生改变。右心导管可以为这些患者的治疗提供重要的信息。对这些临床综合征的更深入的讨论超出了本综述的范围。
由RHC引起的压力波形及其与心肌病理的关系
右心房示踪
正常情况下,右心房压力波有3个正分量和2个负偏转(图2A)。“a”波反映心房收缩,“c”波代表三尖瓣闭合,“v”波反映心室收缩,“y”波表示三尖瓣打开和右心室充盈开始后右心房压下降。图2B-F所示为依据右心房的波形所怀疑的异常。包括三尖瓣反流(高高的v型波的存在)(图2B),房室分离(由于心房和心室同时收缩并伴有三尖瓣关闭而出现巨大的“a”波)(图2C),心包填塞(由于缺少从右心房到右心室的快速流出物而导致“y”字形下降的丧失)(图2D),限制性心肌病(由于右心室快速充盈导致“x”和“y”下降夸张)(图2E)和心房颤动(a波消失)(图2F)。
右心室示踪
心室收缩压峰值和右心室舒张压峰值是仅有的两个典型的从右心室波形测量的压力。在波形中,心室收缩表现为明显的上冲程,舒张表现为充盈期更缓慢的上冲程,随后是心房收缩(右心房示图中也可见a波)(图2G)。
肺动脉示踪
PCWP波形反映左心房波,但由于通过毛细血管传递,其波形较低且延迟。这些波形在形态上与右心房波形相似,但压力更高。“a”波反映左房收缩,“c”波为二尖瓣关闭(但不常见),“x”波代表心房舒张,“v”波对应心室收缩和左房被动充盈,“y”下降反映心室舒张(图2I)。任何升高左室舒张末压的情况都会增加PCWP;例如二尖瓣狭窄,左心室收缩和舒张功能障碍,容量过负荷和伴有左心室顺应性下降的心肌梗死。
性能和解释
右心导管应被认为是基于血流动力学测量诊断心肺疾病的金标准。然而,在某些情况下,RHC可能不被认为是黄金标准;其中包括技术上的差异,导致测量不同参数的差异,以及RHC参数解释上的分歧。那么,RHC如何提供评估心肺疾病的最佳方法呢?首先,由于测量技术的变化会影响血流动力学评估和疾病分类,因此每次必须以相同的方式执行该过程。糟糕的技术会引入本可避免的错误来源。
其次,临床医生必须决定数据应该代表什么,确定持续不确定的领域,并考虑额外的研究。当有未解决的不确定性时,咨询其他有经验的临床医生可能会澄清情况。
为了持续地执行测试,最重要的考虑因素是测试前的准备工作、设置、性能和质量控制。
测试的准备工作和设置
患者必须签署知情同意书,并且必须描述所有可能的并发症。最常见的并发症是通路部位的血肿、迷走神经反应、气胸和心律失常。手术前应避免禁食,因为它可能导致体积耗竭,从而使静脉通路更加困难。患者必须仰卧,传感器必须设置为零,在胸部中部水平(在左心房中部水平),并冲洗管线和歧管以清除可能导致压力衰减的气泡。
性能
血管通路的选择取决于操作者的经验,是否存在心脏装置和留置导管,同时可能需要左心导管(LHC)。如果RHC是唯一计划的手术,首选的通道是颈内静脉或肘前静脉,但如果同时进行LHC, RHC可以在与LHC相同的血管部位进行,但不是进入动脉,而是进入静脉,可以是股静脉、桡静脉或肘前静脉。
手术在局部麻醉下在选定的血管通路中进行;不建议使用镇静,因为麻醉剂会影响心脏收缩性和血管阻力。所有压力描记必须同时伴有心电图描记,用于波形的定时和分析。应在患者自主呼吸而不屏气的情况下进行记录,因为这将引起Valsalva生理学,并且由于胸内压增加,将影响结果的可靠性。说话或咳嗽都可能使测量结果不可靠。
大多数操作者使用至少三次心血管压力、氧饱和度和CO测量值的平均值来确定研究的最终结果。
质量管理
在得出结论之前,必须对压力示踪衰减的可能性进行评估(图3)。图3A显示了一个最佳的PCWP示例,保留了双重(见第5行)切迹,但有最小的收缩期和舒张期环形伪影。如果它是过度衰减的(图3B),则看不到特征的双重缺口。最可能的解释是导管尖端在心房或心室壁上,或者有异物进入,如血凝块。然后必须冲洗导管。另一种情况发生在压力波形衰减不足时(图3C),也称为导管振铃。这种情形下,致密的物质,如血液或造影剂,可以用来冲洗导管,注意不要过度破坏信号。
肺动脉毛细血管压的定义
PCWP是在RHC期间获得的最重要的血流动力学测量值之一。PCWP的定义尚不清楚;它可以是LVEDP的替代指标,也可以是胸腔内压接近常压时肺血管“感知”的平均压力,或者是肺血管暴露于的被动压力的总和。通常,他被定义为LVEDP的替代项。为了可靠且尽可能接近真实的LVEDP,导管尖端与左心房之间的不间断液柱必须出现在心动周期和呼吸周期的特定时刻,即舒张期结束(或“a”波结束)和呼气结束[31]。此外,导管放置在West’s肺3区是必要的。该区域定义为肺泡压低于肺动脉压和肺静脉压(肺底),使压力直接从左心房传递到楔形导管尖端的区域。患者仰卧位时,肺大部位于3区。此外,由于血液优先流向该区域,在放置过程中,球囊漂浮导管的导管尖端通常在3区结束。
LVEDP和PCWP之间存在差异,且在某些条件下经常发生,例如,心房颤动、心动过速、二尖瓣疾病和肺静脉压迫,引起大v波。对于具有上述任何一种情况的患者,并且基于临床评估的PCWP可能不可靠,应直接测量LVEDP。如果PCWP升高,但准确性有问题,则应测定从楔形位置导管中抽吸的血液样本的血氧饱和度。如果PCWP氧饱和度< 90%,则可考虑重新放置导管或直接测量LVEDP。
Viray等人通过获取将导管置入楔形位置后的右心导管血样饱和度来研究PCWP压力的准确性。PCWP采用透视法测定,并识别典型血流动力学波形。然而,在110例中,有55例的血饱和度没有反映肺动脉毛细血管。经过两次额外的尝试,91%的受试者获得了闭塞饱和度。29例重新放置肺动脉导管的患者楔形压低于初始肺动脉楔形压(20±6对25±7 mmHg)。这导致肺血管阻力的显著增加和肺动脉高压的重新分类。因此,这项研究表明,在采集样本测定氧饱和度时,看似位置良好的肺动脉导管不一定处于楔形位置。这可能导致重新定位和不同的血流动力学特征。因此,在这个过程中,技术仍然是极其重要的。
心输出量测量
测量CO的金标准是直接Fick法,但这需要测量摄氧量,而且很少有导管实验室在常规的基础上这样做。因此,最常用的方法是热稀释技术和间接Fick法,但每种方法都可能有测量误差。在热稀释技术中,CO是通过一个热记录装置来测量的,在已知的温度和体积下,测量盐水注射远端到近端温度的变化。在心内分流或三尖瓣反流的情况下,结果可能不准确,但在低CO和严重三尖瓣反流的病例中,其结果与直接Fick法一样可靠。在间接法中,对耗氧量进行估计,计算时假定基础耗氧量是固定的。这可能在肺动脉高压、心力衰竭、体质异常或危重症患者中出现错误。准确的CO测量对于不同心肺疾病的诊断、管理和预后预测是至关重要的,但每种方法之间的CO估计的差异是常见的,可以显著影响肺动脉高压患者的诊断和预后预测,Opotowsky等人报道,热稀释法测量的心脏指数比改良Fick法测量的心脏指数更能预测90天死亡率,这表明在临床实践中,热稀释法比间接Fick法更受欢迎。
血管扩张剂反应性评估
这个测试有两个明显的迹象。首先,心脏移植候选患者在静息状态下肺血流动力学提示血管重构和不可接受的肺血管阻力(定义为PASP≥50 mmHg, PVR>3或跨肺压差≥15,同时维持动脉收缩压[SAP]>85 mmHg)应进行血管扩张试验。接受硝普钠输注试验且PVR≤2.5 WU且系统SAP≥85 mmHg稳定的患者心脏移植后3个月死亡率为3.8%。相比之下,硝普钠输注后PVR>2.5WU或PVR<2.5 WU合并SAP≤85mmHg的患者3个月死亡率分别为40.6%和27.5%。第二,肺动脉高压患者的血管反应性,无论是特发性的、遗传性的、还是药物诱导引起的,都有助于预测对钙通道阻滞剂的反应,通常可以预测更好的预后。阳性反应定义为mPAP下降> 10 mmHg,绝对值≤40 mmHg,并且CO保持不变或增加。血管反应性检测在已知WHO肺动脉高压2组、显著左心室衰竭、严重高血压和可能有肺静脉闭塞疾病的患者中是禁忌的。
低肺毛细血管楔形压力:液体挑战与运动试验
PCWP在正常范围内,经临床评价及无创检查怀疑心衰的患者(主要适用)在HFpEF患者中,被带到导管实验室以确定他们是否有肺动脉高压或左心疾病)往往需要更多的检查。
在这些情况下,在进行高级策略之前,重要的是要进行质量检查,以确定换能器是否处于正确的液位,波的形态(不是衰减不足或衰减过度)是否正常,以及压力袋是否仍然充气。如果没有质量故障,则建议进行激发操作,因为PCWP可能是错误的正常或有误导性,原因包括使用利尿剂、最佳药物治疗时的HF或禁食状态下的测量。有两种方法被很好地描述了——运动试验和液体挑战。下面讨论这两个测试的技术、优点、缺点和解释。
右心导管插入术期间的运动
运动是对心肺系统的生理和临床相关的应激。运动RHC提供了一个机会来识别一种不同的血流动力学表型,这种表型反映了肺血管和/或心脏功能的异常,在静息患者中可能不明显。运动激发试验有助于区分运动性肺动脉高压和继发于HFpEF的隐匿性WHO肺动脉高压2组。不同的导管实验室之间的运动方案差异很大,但应该在每个实验室进行标准化,例如仰卧或直立循环,测力仪,上肢负重时的外展和内收运动。建议使用安装在导管实验台上的带有电子制动器的静态循环测力计进行动态运动,并使用与基线或衰竭前相比的心率变化来测量工作量。运动后的峰值和即刻(前几秒)测量值提供了最有价值的信息,并且血管压力在运动后迅速恢复。
运动测试的优点包括评估真实世界运动时的压力,以及与代谢车测量相结合时更完整的生理评估。怡梦联飞:
运动测试的优点包括在现实世界中评估压力,并结合代谢车测量相结合进行更完整的生理评估。缺点是并不是所有实验室都可以测量运动血流动力学;目前还不清楚“真实世界”仰卧周期功法是如何禁食患者中是怎样的,他们坐在导管实验室有电缆的床上,没有正常反应的定义。目前还不清楚应该做什么类型的运动和多少运动,并且可能很难解释一些胸内压力波动较大的患者的压力变化。在运动过程中,PCWP随着CO的增加而增加。在健康成年人中,这种关系的斜率不超过2mmHg/L/分钟。支持运动性PAH诊断的血流动力学标准包括最大运动时mPAP>30mmHg,肺血管总阻力>3 Wood Units(WU),特别是当峰值CO小于10 L/min 时。隐匿性HFpEF被定义为峰值体力活动时> 25 mmHg的PCWP。在运动过程中,楔压可能会早期升高,然后降低,这是一种正常的反应。此外,有研究表明,30%的60岁以上的患者即使没有左心疾病,也会有异常反应。
右心导管期间的液体挑战:液体激发试验的生理学基础包括测量容量负荷后的压力增加,这增加了静脉回流心脏和LVEDP,并可在左室顺应性降低的患者中揭示HFpEF。液体挑战的诊断相关性取决于液体的量、输液速率和截止值。对于液体挑战的方案和结果的解释都存在共识。与运动程序相比,它在技术上不那么复杂,不需要专门的设备,并且对于异常测试有一个既定的定义,即在给予500毫升生理盐水5分钟后PCWP增加到18 mmHg以上。与快速生理盐水输注后PCWP < 15 mmHg的健康人相比,这被认为是异常的,表明左室功能障碍。与运动不同,液体推注对心率和血压的影响很小。该试验的缺点是它不像运动试验那样符合生理学,并且不能充分了解患者的血流动力学状态。
慢性肺动脉压力测量
Abraham等人分析了CardioMEMS心脏传感器在III级心力衰竭患者管理中的应用。这是一个直接放置在肺动脉的小型传感器,并提供每天的肺动脉压力报告,以帮助指导医疗管理。在2007年9月至2009年10月期间,550名患者被随机分为治疗组和对照组。基线肺动脉平均压力约为29 mmHg,心脏指数约为2.13 L/min/m2.每天将血流动力学信息传送到治疗中心并用于患者管理。治疗组心力衰竭住院率显著降低;风险比为0.67 (95% CI 0.55-0.80, P<0.001)。当研究过渡到开放获取阶段时,可以获得对照组的血流动力学信息,该组的住院率也显著降低。这项研究表明,掌握有关肺动脉压的信息可以支持临床管理决策,即使是非住院患者也是如此。
最近的研究评估了使用右心导管治疗的心源性休克患者的预后
分析接受右心导管检查的急性心脏综合征患者预后的研究主要是观察性研究。例如,Rossello等人前瞻性研究了2005年12月至2009年5月期间入住心脏重症监护病房的129例心源性休克患者。一组患者(83例,64%)插入了肺动脉导管,这些患者的短期和长期死亡率均有所降低。与非PAC组相比,PAC组在30天内调整后的死亡危险比为0.55(95%可信区间:0.35- 0.86,P = 0.008);估计需要使用这些导管治 疗以防止1例死亡的人数为5例患者。在非急性冠状动脉综合征和休克患者中观察到死亡率获益,而在急性冠状动脉综合征和休克患者中没有。没有与肺动脉导管并发症相关的死亡病例。这不是一个随机对照试验,但两组患者的临床特征匹配良好。所有在病人管理方面所作出的决定都是由治疗医生自行决定的。
Garan等人分析了2016年至2019年期间,在8家三级护理机构收治的心源性休克患者中,肺动脉导管的使用情况。导管使用的特征是在开始机械循环支持之前没有PAC数据、不完整的PAC数据或完整的PAC数据。完整的PAC数据包括肺动脉收缩压、肺动脉舒张压、PCWP值、肺动脉饱和度和右心房压。经过完全评估的患者的死亡率明显较低。右心房压升高与心肌梗死和心力衰竭患者的死亡率增加相关。楔形压升高与心力衰竭患者的死亡率增加相关。本研究表明,心源性休克患者的完整的血流动力学表征可以改善预后,降低死亡率。
Ranka等人分析了2016年至2017年住院的心源性休克患者的全国再入院数据库。本研究包括236,156例因心源性休克而住院的患者;25,840名患者接受了右心导管检查。与未接受导管检查的患者相比,这些患者有更多的共病,但死亡率和中风率更低。这一组的30天再入院率和再入院时的死亡率也较低。较低死亡率的优势比为0.69 (95%置信区间:0.66-0.72)。本研究提示心源性休克患者接受右心导管插入管检查可改善治疗结果。 这些结果可能提示,血流动力学特征及其频 繁的监测改善了临床决策,并增加了支持性护理的使用,如血液透析和机械通气。因此,这些患者可能病情加重,接受右心导管检查的患者住院时间更长。
Bertana及其同事对观察性研究进行了系统回顾和荟萃分析,以确定PAC监测对心源性休克患者的预后影响。他们确定了6项观察性研究,其中包括1,166,762名患者。其中33%的患者使用了PAC。与未接受导管治疗的治疗组相比,肺动脉导管治疗组与短期死亡率的降低之间有显著的相关性。在校正混杂因素后,比值比为0.71 (95% CI: 0.59-0.87, P<0.01)。与这些导管相关的并发症发生率为5.0%-9.9%。接受心导管检查的患者更有可能获得机械循环支持,比值比为1.60(95%,CI:1 .27-2.02 P<0.01。
这些研究表明,使用右心导管可以改善心源性休克患者的预后。通过这些导管收集的信息有助于描述患者的血流动力学状态,并应记录所有参数以进行分析。入院时早期使用导管可能有助于启动更全面和个体化的治疗,并确定哪些患者将需要先进的血流动力学管理。
结论
右心导管检查应被认为是基于基础血流动力学参数诊断心肺疾病的金标准。对这些测量结果的正确解释在危重症护理和肺医学中是至关重要的,并帮助临床医生理解和管理伴有心内和肺血管压力异常的心肺疾病。本文回顾的原则将帮助心脏病专家和肺医学专家提供最好的护理,改善这些患者的结果,并将帮助所有临床医生了解患者的高级检测。

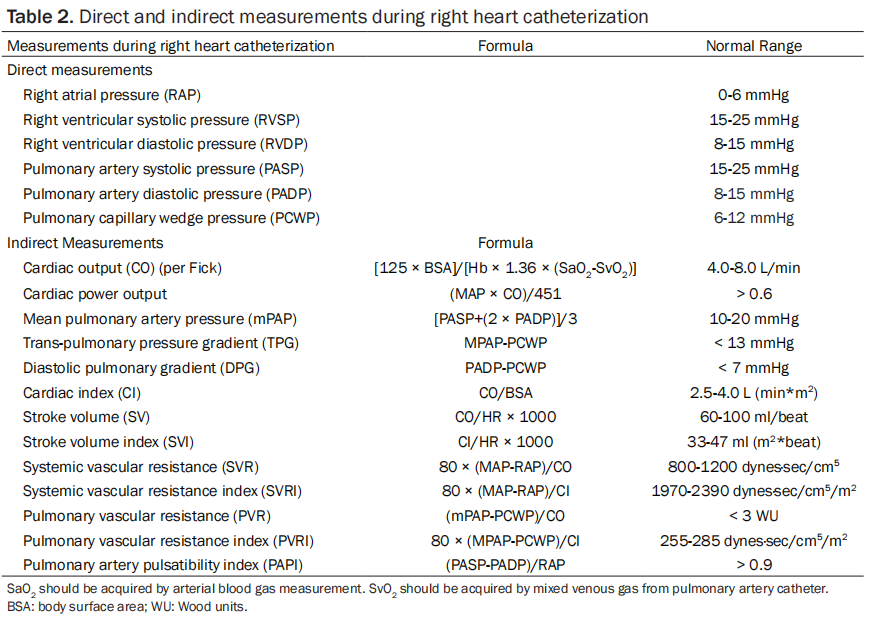
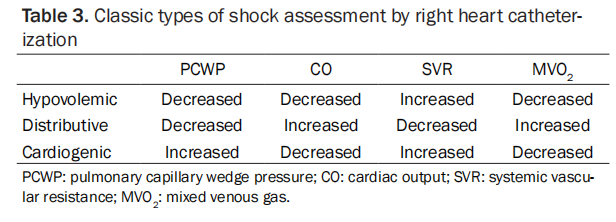


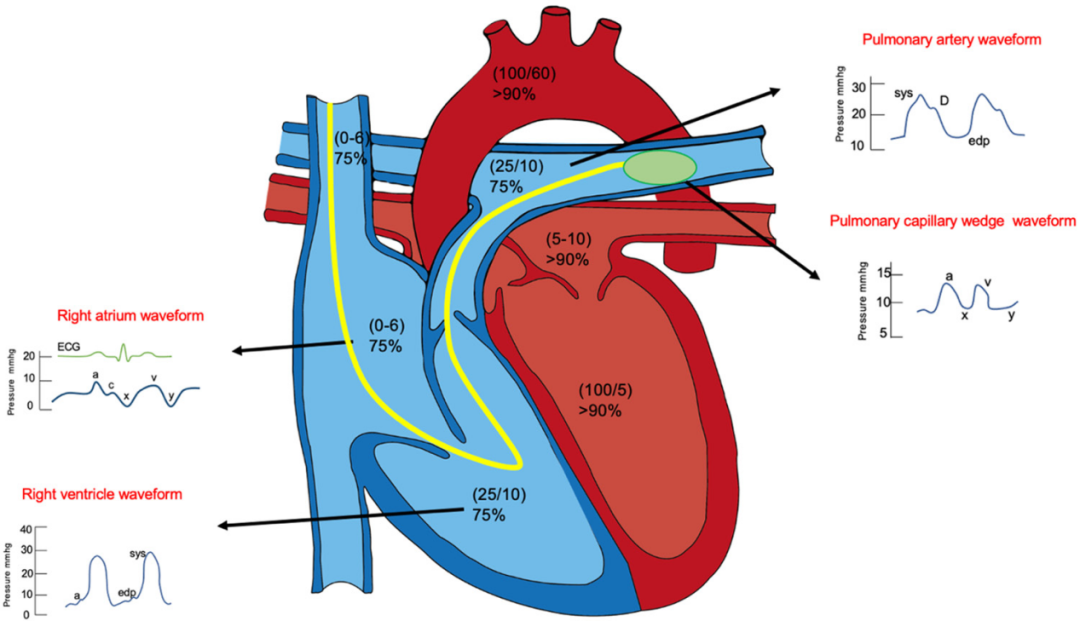
Figure 1.Typical pressure curves and values assessed during right heart catheterization within the physiological states.
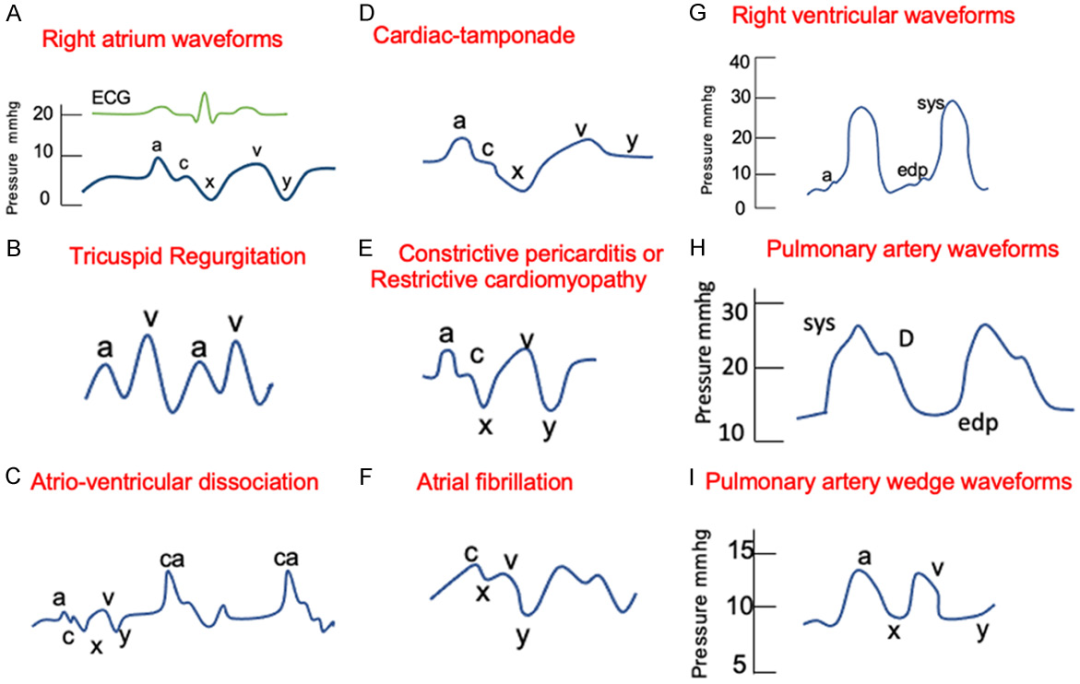
Figure 2.Right heart catheterization normal and abnormal pressure waveforms.
本网站所有内容来源注明为“梅斯医学”或“MedSci原创”的文字、图片和音视频资料,版权均属于梅斯医学所有。非经授权,任何媒体、网站或个人不得转载,授权转载时须注明来源为“梅斯医学”。其它来源的文章系转载文章,或“梅斯号”自媒体发布的文章,仅系出于传递更多信息之目的,本站仅负责审核内容合规,其内容不代表本站立场,本站不负责内容的准确性和版权。如果存在侵权、或不希望被转载的媒体或个人可与我们联系,我们将立即进行删除处理。
在此留言









#右心导管# #肺动脉导管置入#
23