Publié le 11 déc 2008Lecture 9 min
Techniques d’évaluation du staging médiastinal dans le cancer bronchique
F. LE PIMPEC-BARTHES, Hôpital européen Georges-Pompidou, Paris
L’extension ganglionnaire médiastinale d’un cancer broncho-pulmonaire est un élément pronostic majeur dont l’évaluation est fondamentale pour définir une stratégie thérapeutique. Ce staging médiastinal repose initialement sur des examens peu invasifs (TDM et TEP-TDM) permettant de définir la classification clinique (cTNM) qu’il faut compléter en cas de doute sur une dissémination locorégionale. Le choix des examens invasifs (ponction à l’aiguille fine, médiastinoscopie et vidéothoracoscopie) est fait selon leur disponibilité et la topographie des adénopathies suspectes. L’étude anatomopathologique des prélèvements permet alors une meilleure approche de la classification pTNM qui est au mieux définie par le curage ganglionnaire radical hilaire et médiastinal réalisé lors de l’exérèse chirurgicale du cancer.
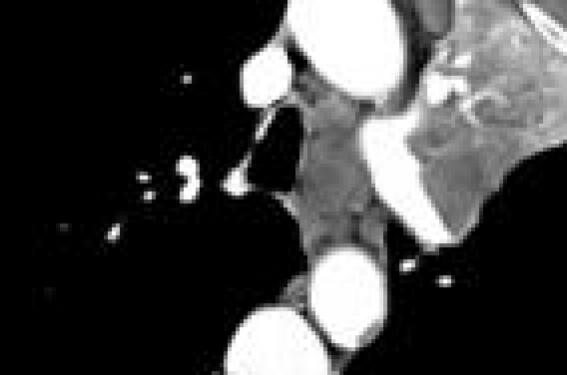
Lorsqu’un cancer broncho-pulmonaire non à petites cellules (CPNPC) est diagnostiqué ou suspecté, le staging permet de préciser s’il s’agit d’un stade précoce relevant d’un traitement chirurgical d’emblée ou d’un stade localement avancé généralement traité par une association thérapeutique. L’évaluation par des examens peu invasifs, hiérarchisés en fonction de l’objectif thérapeutique ambitionné, permet de définir une première classification clinique (cTNM) qui oriente cette prise en charge. L’exactitude du staging, indispensable pour préciser le pronostic et prévoir la survie du patient, ne repose que sur l’analyse anatomopathologique définissant le pTNM. Les avancées technologiques de ces dernières années, en imagerie et en endoscopie, ont permis une meilleure évaluation préthérapeutique, mais l’organisation et le choix de ces examens sont devenus difficiles et parfois confus. En effet, certains examens morphologiques sont indispensables mais insuffisants pour effectuer un bon staging ; d’autres, plus performants sans être formels, mais moins accessibles, peuvent retarder la prise en charge, voire faire éliminer à tort une stratégie chirurgicale curatrice. Le bilan proposé doit donc s’inscrire dans une démarche d’organisation optimale et de stratégie. Staging préopératoire Examens non invasifs analysant l’ensemble des sites ganglionnaires thoraciques La tomodensitométrie (TDM) thoracique Avec injection de produit de contraste, indispensable dans le bilan de toute tumeur pulmonaire, elle permet une analyse morphologique des ganglions médiastinaux en précisant leur topographie, leur taille, leur contenu nécrotique et leurs rapports avec les structures broncho-vasculaires de voisinage. Les ganglions sont classiquement considérés comme suspects et appelés adénopathies (ADNP) dès que la taille de leur plus petit diamètre est supérieure à 10 mm. Ce critère est cependant insuffisant pour affirmer une dissémination métastatique homo- (N2) ou controlatérale (N3) compte tenu des phénomènes inflammatoires ou infectieux fréquents chez les patients bronchopathes porteurs de tumeurs bronchiques obstructives responsables d’ADNP inflammatoires de grosses tailles (figures 1 et 2). Figure 1. Adénopathies supra-centimétriques inflammatoires non tumorales des chaînes latérotrachéale et médiastinale antérieure gauches secondaires à l’atélectasie lobaire supérieure gauche par une tumeur bronchique obstructive. Figure 2. Adénopathies précarénaires supra-centimétriques non tumorales chez un patient porteur d’une tumeur bronchique primitive (vérification en médiastinoscopie). Plus de 20 % des ganglions supra-centimétriques vus en TDM sont non tumoraux. La sensibilité moyenne de cet examen est de 61 % (50 à 71 %) par non dépistage des métastases ganglionnaires de petite taille (figure 3) et sa spécificité moyenne de 82 % (1). Figure 3. Métastase dans un ganglion de 5 mm de diamètre, sans rupture capsulaire. Figure 4. Hypermétabolisme prétrachéal droit chez un patient porteur d’une lésion tissulaire suspecte du lobe supérieur droit. Les recommandations des différentes sociétés de pathologie thoracique (2) sont donc de ne pas conclure au caractère tumoral des ADNP supra-centimétriques visualisées sur le scanner, mais de poursuivre les investigations afin d’obtenir une preuve anatomopathologique. L’imagerie par résonance magnétique (IRM) Autre examen d’imagerie thoracique non invasif, elle ne présente aucun intérêt supplémentaire par rapport à la TDM et son usage est exceptionnel dans cette indication. La tomodensitométrie par émissions de positons (TEP) Figure 5. Bilan corps entier par TEP-TDM permettant de détecter 2 foyers d’hypermétabolisme : dans la fenêtre aortocarotidienne gauche et dans la loge surrénalienne gauche. Couplée à des coupes scanographiques (TEP-TDM), la TEP permet une analyse de la fonction métabolique des ganglions par des radio-isotopes. La mesure d’intensité des foyers d’hypermétabolisme (SUV) permet de détecter les stations ganglionnaires anormales (figure 4) et les métastases extra-thoraciques (figure 5) passées inaperçues par les moyens plus conventionnels, soit environ 15% des cas (3). Sa sensibilité se situe entre 90 et 100 % en cas d’ADNP supra-centimétriques (4) et en moyenne de 82% pour des ganglions de taille normale. Sa spécificité moyenne est de 90% (de 82 à 96%). Cet examen, initialement très prometteur, présente des limites de disponibilité et d’interprétation. En effet, l’accès à une caméra n’est actuellement pas possible sur tout le territoire français, la fabrication de 18FDG est limitée et sa durée d’utilisation est très courte. Des échecs de détection ont été observés en cas de tumeur proximale ou d’ADNP tumorales hilaires homolatérales responsables d’une « extinction » du métabolisme médiastinal, de certains types histologiques (carcinome bronchiolo-alvéolaire) et de métastases ganglionnaires de petite taille ou de micrométastases. À l’opposé, des faux positifs sont classiquement décrits en cas de lésions inflammatoires ou infectieuses. Les recommandations actuelles sont donc de faire une TEPTDM à tout patient éligible pour une intervention thoracique d’exérèse de CPNPC si cela est possible. Ceci ne retarde pas les délais de la prise en charge et conditionne la stratégie thérapeutique. La détection d’un foyer hypermétabolique par la TEPTDM pouvant faire récuser une stratégie chirurgicale chez un patient nécessite alors une confirmation anatomopathologique. Examens invasifs permettant une analyse de certains sites ganglionnaires thoraciques Ces moyens permettent de faire des prélèvements tissulaires. Ils sont choisis selon la topographie des ADNP à étudier (figure 6A) et l’expérience des centres dans ces investigations. La ponction à l’aiguille fine (FNA) Cet examen peut être réalisé de deux façons : – lors d’une bronchoscopie (TBNA), elle permet de faire une étude cytologique voire histologique des ganglions péribronchiques (sites 2R, 4L, 4R et 7 de la classification de Mountain (5)). Sa sensibilité est de 76 % et sa spécificité de 96%6; – sous échographie transoesophagienne (EUS) cela permet un accès aux ganglions du médiastin postérieur (sites 7, 8, 9). Sa sensibilité est de 61 % et sa spécificité de 98 % (7). Ces ponctions biopsiques sous endoscopie nécessitent une grande expérience et ne sont réalisables que dans quelques centres référents. La médiastinoscopie C’est l’examen clé pour faire des biopsies ganglionnaires médiastinales de bonne qualité. Sa sensibilité est supérieure à 80% et sa spécificité de 100 %. Le taux de complications sévères (0,5 %) est directement corrélé à l’expérience de l’équipe chirurgicale. Il s’agit principalement d’hémorragie, exceptionnellement de médiastinite, de pneumothorax et de paralysie récurrentielle. Cette exploration chirurgicale se fait sous anesthésie générale par un petit abord horizontal sus-sternal (figure 6B) et permet un accès aux ganglions péritrachéaux droits et gauches (sites 2 et 4), jusqu’aux régions sus-bronchiques et à la région intertrachéobronchique antérieure (site 7). Figure 6. (A) Sites ganglionnaires thoraciques pour prélèvements tissulaires. (B) Médiatinoscopie : abord horizontal sus-sternal. Cette intervention est réalisée en hospitalisation conventionnelle, soit un séjour de 24heures après le geste chirurgical, ou en chirurgie ambulatoire si les facteurs de comorbidité sont minimes. Une variante de la médiastinoscopie classique, se rapprochant de la vidéothoracoscopie mais de façon plus limitée, est la médiastinotomie antérieure réalisée par un petit abord latéro-sternal horizontal transpleural (figure 7A) qui permet un accès aux ADNP situées en para-aortique gauche (sites 5 et 6) (figure 7B). Les différentes sociétés savantes (American Thoracic Society, German Society for Pneumology, European Respiratory Society, British Thoracic Society) recommandent la réalisation d’une médiastinoscopie en cas de ganglions médiastinaux péritrachéaux ou fixant au TEP-TDM. La vidéothoracoscopie Cet examen peut être réalisé comme premier temps avant une exérèse pulmonaire. Il permet un accès à l’ensemble des aires ganglionnaires situées sous la plèvre médiastine (sites 4, 5, 6, 7, 8, 9, 10) sous réserve d’une certaine taille de l’ADNP (figure 7C) . Figure 7. Abord parasternal transpleural (A) ou par thoracoscopie (C) pour le prélèvement des ganglions souspleuraux situés en dehors du plan vasculaire soit les sites 5 et 6 (B) de la classification de Mountain (5). Staging peropératoire d’exérèse pulmonaire pour CPNC La dernière étape du staging passe par le curage ganglionnaire radical hilaire et médiastinal fait lors de l’exérèse pulmonaire (lobectomie, sleeve lobectomie ou pneumonectomie) et qui a 2 intérêts majeurs. Le premier est de permettre une classification pTNM la plus exacte possible permettant une évaluation pronostique. En effet, le curage radical permet une meilleure identification des sites ganglionnaires tumoraux comparés aux simples échantillonnages par picking ou sampling. Le second, plus controversé, est de permettre une amélioration de la survie due à un meilleur contrôle local de la maladie par suppression des micrométastases. Ce bénéfice a été constaté dans les stades I (8) mais également IIIA (9), la survie étant significativement meilleure chez les patients ayant un nombre de ganglions prélevés plus important. Ces résultats sur les stades I font apparaître la limite évidente des examens anatomopathologiques qui ne permettent qu’une analyse d’un petit échantillon de chaque ganglion et sur laquelle repose le staging de routine. Des voies de recherche sont actuellement ouvertes afin de mettre au point des techniques d’analyse plus globale des ganglions, en particulier en utilisant la biologie moléculaire et des marqueurs spécifiques du CPNPC. Ainsi, des études préliminaires ont montré que près de 50% des patients classés N0 par l’analyse en histologie conventionnelle, présentaient des micrométastases détectables par biologie moléculaire avec un impact sur la survie (10). Figure 8. Stratégie pour le staging préopératoire. Références 1. Toloza EM, Harpole L, McCrory DC. Chest 2003 ; 123 :137S-46S. 2. Silvestri GA, Tanoue LT, Margolis ML, Barker J, Detterbeck F. Chest 2003 ; 123: 147S-156S. 3. Van Tinteren H, Hoekstra OS, Smit EF et al. Lancet 2002 ; 359 : 1388-92. 4. Gould MK, Kuschner WG, Rydzak CE et al. Ann Intern Med 2003 ; 139(11) : 879-92. 5. Mountain CF, Dresler CM. Chest 1997; 111 : 1718-23. 6. Toloza EM, Harpole L, Detterbeck F, McCrory DC. Chest 2003 ; 123 : 157S- 166S. 7. Wallace Mb, Ravenel J, Block MI et al. Ann Thorac Surg 2004 ; 77 : 1763-8. 8. Wu YC, Jeff Lin CF, Hsu WH, Huang BS, Huang MH, Wang LS. Eur J Cardiothorac Surg 2003 ; 24: 994-1001. 9.Wu YL, Huang ZF, Wang SY, Yang XN, Ou W. Lung Cancer 2002 ; 36 : 1-6. 10. Le Pimpec-Barthes F, Danel C, Lacave R et al. Eur J Cancer 2005 ; 41: 306-12.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :