何为肠促胰素,功能作用有那些?
促胰腺素(Secretin),别名胰泌素,是由十二指肠粘膜S细胞和分散在空肠(主要是上端)的S细胞释放的消化道激素(又称促胰液素、胰液素),促胰腺素为一碱性多肽,由27个氨基酸组成,与抑胃肽,血管活性肠肽及胰高血糖素的氨基酸序列分别有9、9、14个氨基酸序列完全相同。提示它们由同一激素祖先演化而来,故把这四个肽归为一族,称为促胰腺素族。促胰腺素主要由肾脏消除。胃酸是刺激胰液素释放的主要的生理作用最强的因素。刺激其释放的pH阈值为4.5,其他如胆汁、胆酸钠和脂肪、钙离子、酒精等均刺激胰液素升高。
促胰腺素具有如下生理作用:
①强烈刺激胰脏外分泌腺分泌水和碳酸氢钠。
②刺激胆汁分泌。
③抑制胃泌素释放和胃酸分泌,抑制生长抑素的局部释放。
④抑制胃肠蠕动,并延缓胃液和固体食物的排空,增强胆囊收缩素的胆囊收缩作用。
人体在摄入营养物质后,肠道内分泌细胞会合成分泌肠促胰素激素,可以促进胰岛素分泌,抑制胰高糖素分泌来降低血糖,包括葡萄糖依赖性胰岛素释放肽(GIP)和胰高血糖素样肽-1(GLP-1)。其中GLP-1由回肠和结肠的L细胞分泌,可促进胰岛素合成与分泌,同时还具有保护β细胞、抑制食欲和胰高血糖素释放等作用。目前,以提升GLP-1浓度为目的的药物已经在临床上广泛应用。
我们知道,人体血糖稳态的调节主要依赖于控糖激素胰岛素、胰高血糖素和GLP-1的分泌,以及各靶器官如肝脏的作用,而上述环节中共同的关键节点则是血糖传感器——葡萄糖激酶(GK)。过去,葡萄糖激酶激活剂(GKA)对GLP-1分泌的研究证据较少。

维持血糖稳态
葡萄糖激酶(GK)主要分布在肝脏、胰岛和肠道等与血糖调控密切相关的组织器官,起着葡萄糖传感器的作用,其活性由葡萄糖浓度来决定,进而通过调节控糖激素,即胰岛素和胰高糖素的分泌,以及肝脏糖原合成与分解,将血糖水平控制在4~6.5 mmol/L的目标区间内[4,5]。
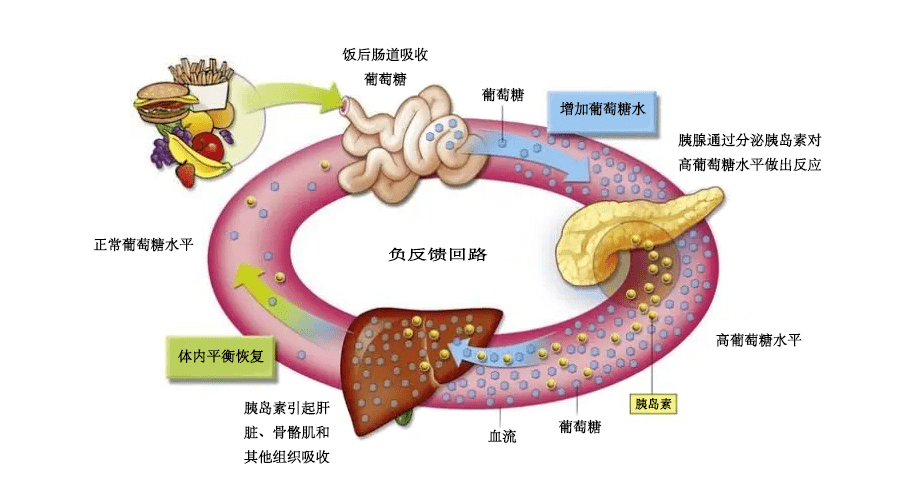
在维持葡萄糖稳态的过程中,葡萄糖激酶(GK)是核心“元件”(图2)。
血糖过高时,胰岛β细胞中葡萄糖激酶(GK)活性升高,调节胰岛素适时适量的分泌。肝细胞中葡萄糖激酶(GK)活性升高,促进肝糖原合成;肠道中的葡萄糖激酶(GK)活性升高,促进GLP-1的分泌,进而促进β细胞分泌胰岛素;同时α细胞中葡萄糖激酶(GK)活性增强,抑制胰高糖素释放;血糖过低时,α细胞中葡萄糖激酶(GK)活性下降,启动胰高糖素及时分泌,肝脏肝糖原分解葡萄糖进入血液,使血糖上升至生理目标范围。

图2 人体血糖稳态平衡调控的感应和执行系统
在维持血糖稳态的过程中,GLP-1通路引人关注。如果葡萄糖激酶(GK)功能受损,GLP-1分泌也将受损,导致血糖失衡。
文章来源:网络侵删 本期编辑:stoodcalm
喜欢心缘,请点一个“赞”和“在看”返回搜狐,查看更多
责任编辑: