- +1
偏头痛与抑郁障碍共病诊治共识6大要点,一文速递
原创 晚晚 医学界神经病学频道
*仅供医学专业人士阅读参考

偏头痛是一种常见的原发性头痛,严重影响患者生活质量,抑郁障碍是最常见的一种心境障碍,疾病负担居精神疾病首位。偏头痛与抑郁障碍高度共患、互为促进,二者共病使患者的病情雪上加霜,诊断和治疗更为复杂棘手。临床上如果不能早期识别、系统规范化处理偏头痛与抑郁障碍共病,使患者长期辗转于多个医院、科室、医生,病情迁延难愈,极大地影响正常的生活、工作和健康!
在此背景下,中国医师协会神经内科医师分会疼痛与感觉障碍学组特邀请神经科及精神科临床专家共同参与编写了《偏头痛与抑郁障碍共病诊治中国专家共识》(以下简称“共病共识”),首次对二者共病进行系统地阐述和总结,并首次制定了筛查诊断路径,这将是临床医生、患者共同的福音[1],一起来看一下有哪些要点!
六大共识要点,逐一解析!
本次共病共识从偏头痛与抑郁障碍关系、二者共病发病机制、识别与筛查、诊断及鉴别诊断、治疗、综合管理六个方面,系统地进行阐述、总结,同时对治疗提供建议,以提高临床医师对共病的识别诊断和综合管理能力,给予患者更有针对性地治疗,改善预后。

图1.一图掌握6大共识要点
▌ 要点一:偏头痛、抑郁障碍相互增加发病风险,两者存在双向相关性
偏头痛与抑郁障碍关系密切。先前有研究表明,偏头痛可使抑郁障碍风险增加2倍[2],与发作性偏头痛相比,慢性偏头痛更容易合并抑郁。
虽然不同研究间存在一定异质性,但总体来说,偏头痛患者的抑郁障碍患病风险是非偏头痛患者的2-4倍,抑郁障碍患者的偏头痛患病风险也是非抑郁障碍患者的2-4倍,这说明两者存在双向相关性。
▌ 要点二:二者共病的发病机制涉及多方面,可为药物研发提供线索
偏头痛与抑郁障碍共病的发病机制可能涉及大脑结构及功能改变、神经递质功能异常、遗传因素(共享致病基因)、环境和应激因素等。

图2.二者共病发病机制
▌ 要点三:识别、筛查二者共病的要素是关键
筛查诊断与抑郁障碍共病的偏头痛时,头痛病史、头痛预警信号及头痛特征是重要的判断标准。对于经辅助检查可排除导致头痛的其他原因的抑郁障碍,若其头痛特征满足偏头痛标准,患者可诊断为偏头痛和抑郁障碍共病。
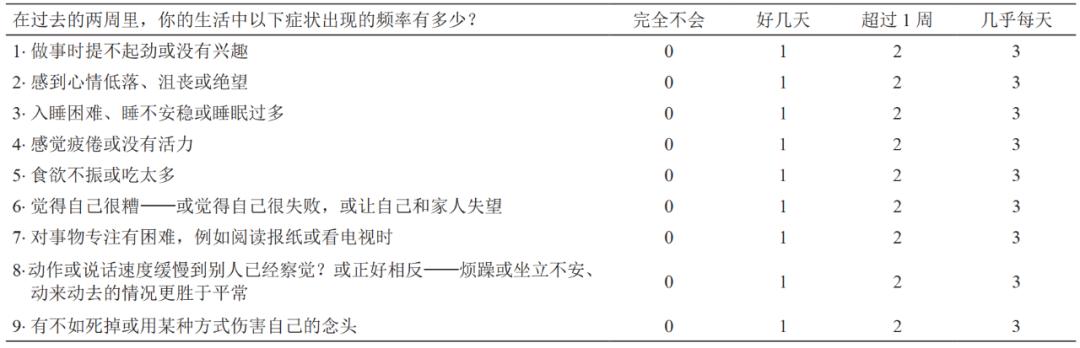
当慢性偏头痛、偏头痛规范治疗后效果仍不佳,转诊至头痛亚专科门诊的患者,推荐使用PHQ-9量表进行常规筛查,8~11分为临界评分,可作为诊断参考界值。
表1.PHQ-9量表
▌ 要点四:二者共病诊断鉴别标准,须符合各自标准
1.偏头痛诊断标准
在国际头痛疾患分类第三版(ICHD-3)中[3],偏头痛主要包括无先兆偏头痛、有先兆偏头痛和慢性偏头痛,具体诊断标准分别见表2、表3。
表2.无先兆偏头痛诊断标准(ICHD-3)

表3.有先兆偏头痛诊断标准(ICHD-3)

注意区分偏头痛和紧张型头痛、丛集性头痛。从症状上来看,偏头痛多有恶心、呕吐、畏光、畏声,而紧张型头痛多无症状可伴食欲不振、对光线或声音可轻度不适;丛集性头痛同侧结膜充血和(或)流泪、鼻塞和(或)流涕、眼睑水肿、额面部出汗、瞳孔缩小及(或)眼睑下垂[4]。
2. 抑郁障碍诊断标准
抑郁障碍包括多种疾病,最常见或具代表性的是重性抑郁障碍(MDD),即通常所说的抑郁症,其诊断标准见表4。
表4.MDD 诊断标准 (DSM-5)[5]

那么,如何针对抑郁障碍来筛查偏头痛,或者针对偏头痛来筛查抑郁障碍?二者共病共识也给出了偏头痛患者的抑郁障碍筛查诊断路径及抑郁障碍患者的偏头痛筛查诊断路径。
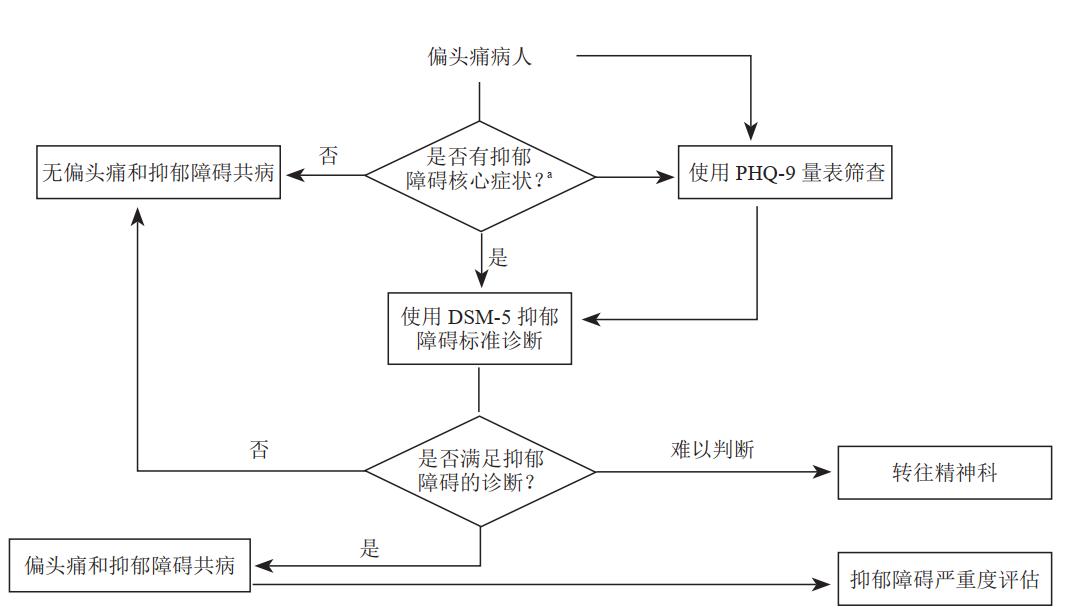
图3.偏头痛患者的抑郁障碍筛查诊断路径(a:抑郁障碍的核心症状为“情绪低落”和“兴趣或乐趣丧失”)
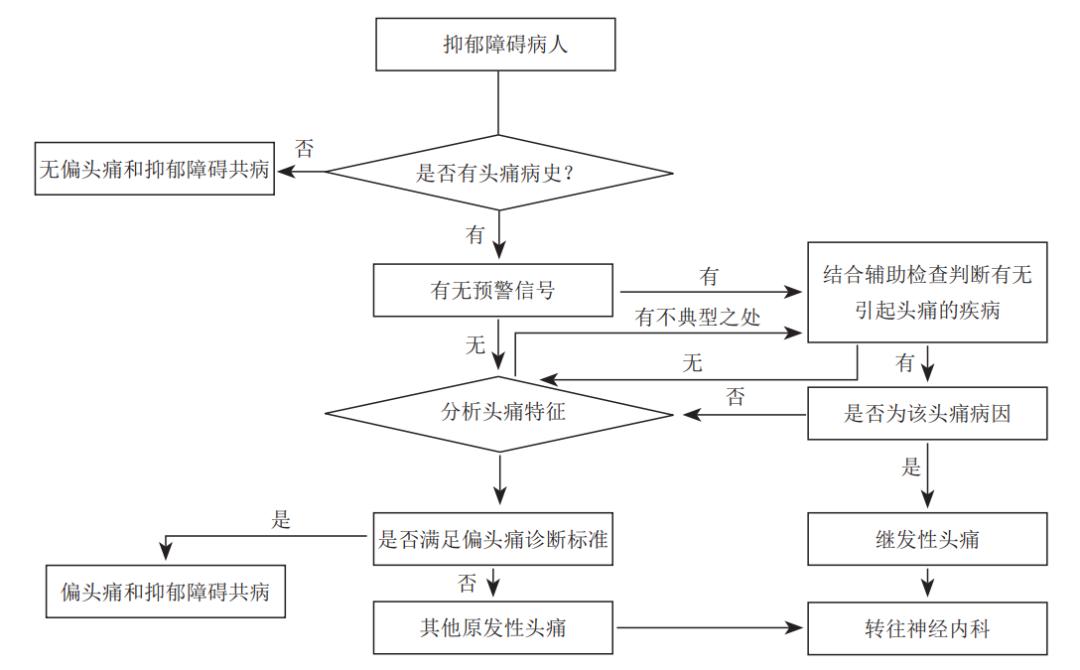
图4.抑郁障碍患者的偏头痛筛查诊断路径
▌ 要点五:二者共病治疗需兼顾安全性、互补性、个体化
目前,二者共病包括药物治疗和非药物治疗两方面,前者为主要治疗方式。治疗应多学科全面综合有效评估,合理选择治疗手段,优势互补,形成个体化治疗方案。
药物治疗方案制定需符合以下原则:

图5.二者共病药物治疗原则
偏头痛急性发作期治疗药物:常用的治疗药物包括非处方药和处方药,按照作用机制分类,包括非甾体类抗炎药(NSAIDs)、曲普坦类和麦角胺类等[6]。
目前有多种药物可用于偏头痛的预防,包括抗抑郁药、β受体阻滞剂、非特异性钙离子拮抗剂等[6,7]。其中部分药物可能导致抑郁障碍的风险增加,应慎用或禁用。

图6.应慎用或禁用的偏头痛预防药物
抑郁障碍的治疗药物:目前指南推荐的常用的抗抑郁一线药物及A级推荐药物主要包括5-羟色胺再摄取抑制剂(SSRI类)、5-羟色胺和肾上腺素再摄取抑制剂(SNRI类)和特异性5-羟色胺能抗抑郁药物(NaSSA类药物)等,三环类药物和单氨氧化酶抑制剂(MAOIs)因其耐受性与安全性问题较大,临床上已很少使用[8]。
基于疗效和安全性考虑,药物治疗存在一定局限性。近年来,治疗偏头痛和抑郁障碍的非药物治疗方法不断进步,主要包括心理治疗和神经调控技术,可进行联合使用或单独使用。
▌ 要点六:二者共病属于慢性疾病,需综合管理
偏头痛与抑郁障碍均属于慢性疾病,因此对于高危个体或已明确诊断的患者,应进行长期及全病程管理,以降低疾病的发生和复发风险、提高患者生活质量和预后。管理策略包括:普及二者共病的疾病知识、危险因素、症状表现、治疗方法等,对患者的危险因素进行早期的干预和管理,以及全程综合治疗、定期对患者进行随访等。
小结
《偏头痛与抑郁障碍共病诊治中国专家共识》从疾病发病机制、识别筛查、诊断治疗、综合管理等多方面进行阐述,为临床医生筛查偏头痛与抑郁障碍共病提供了解决思路和方法。同时,在一定程度上避免了医生在临床工作中漏诊、误诊现象,不仅为临床医生诊治二者患病提供了指导意见,也是二者患病患者的福音,可显著改善预后。
参考文献:
[1] 偏头痛与抑郁障碍共病诊治中国专家共识[J].中国疼痛医学杂志,2020,26(12):881-890.
[2] Amiri S, Behnezhad S, Azad E. Migraine headache anddepression in adults: A systematic review and metaanalysis[J]. Neuropsychiatrier, 2019, 33(3):131-140.
[3] Headache classification committee of the internationalheadache society (IHS) the international classificationof headache disorders, 3rd edition[J]. Cephalalgia, 2018,38(1):1-211.
[4] Ozyalcin SN, Talu GK, Kiziltan E, et al. The efficacyand safety of venlafaxine in the prophylaxis of migraine[J]. Headache, 2005, 45(2):144-152.
[5] 美国精神医学学会 . 精神障碍诊断与统计手册 [M]. 第 5 版 , 张道龙,刘春宇,张晓梅,等译 . 北京 : 北京大学出版社 , 2015:149-180.
[6]中华医学会疼痛学分会头面痛学组 , 中国医师协会神经内科医师分会 , 疼痛和感觉障碍专委会 . 中国偏头痛防治指南 [J]. 中国疼痛医学杂志 , 2016,22(10):721-727.
[7] 中华医学会疼痛学分会头面痛学组 . 中国偏头痛诊断治疗指南 [J]. 中国疼痛医学杂志 , 2011, 17(2):65-86.
[8] Schwedt TJ, Chiang CC, Chong CD, et al. FunctionalMRI of migraine[J]. The Lancet. Neurology, 2015,14(1):81-91.
审核专家简介

罗国刚教授
⻄安交通⼤学第⼀医院神经内科主任医师、教授、博士研究生导师、神经内科副主任
中国研究型医院学会头痛与感觉障碍专委会常务委员
中国医师协会神经内科分会疼痛与感觉障碍专委会委员
国家卫健委脑卒中防治工程专家委员会专家
中国卒中学会脑静脉疾病分会委员
陕西省神经病学会青年委员会副主任委员
本文首发:医学界神经病学频道
本文作者:晚晚
审核专家:罗国刚教授 ⻄安交通⼤学第⼀附属医院神内科副主任
责任编辑:陆离先生
版权申明
本文原创 如需转载请联系授权
- End -
本文为澎湃号作者或机构在澎湃新闻上传并发布,仅代表该作者或机构观点,不代表澎湃新闻的观点或立场,澎湃新闻仅提供信息发布平台。申请澎湃号请用电脑访问http://renzheng.thepaper.cn。




- 报料热线: 021-962866
- 报料邮箱: news@thepaper.cn
互联网新闻信息服务许可证:31120170006
增值电信业务经营许可证:沪B2-2017116
© 2014-2024 上海东方报业有限公司




