第三章 正常心电图
第三章 正常心电图
第一节 心电图的测量方法
心电图是一组具有正、负向波的波形曲线,可以描记在特殊的记录纸上或显示在心电示波器上(图3-1-1)。

图3-1-1 心电图波(段)的测量

一、各波段时间与心率的测量
心电图记录纸上横向坐标可以测量各波的宽度,即时间。每小格距离为1mm,采用25mm/s的纸速时,则横坐标上每1mm的距离等于0.04s。根据需要可以提高走纸的速度,如成倍提高至50mm/s或100mm/s,则每小格1mm就分别为0.02s或0.01s。
在心电图上测量心率时,只需测量一个P-P(或R-R)间期的秒数,然后除以60即可得出心率数。计算公式:HR=60/P-P(或R-R)。例如R-R间期为0.75s时,心率=60/0.75=80(次/min)。还可采用查表法或使用专门的心率尺直接读出相应的心率数。
当心律不规则,P-P和R-R间期不均匀时,不能用一个心动周期计算,一般采取数个(如10个)心动周期的P-P或R-R问期平均值计算。测量各波的时间,应选用波形清晰的导联并且同时多测量几个导联的方法方能准确。各波的时间测量应自该波形内缘的起点测至波形内缘的终点。
二、各波段振幅的测量
心电图记录纸上的纵向坐标可以测量各波的振幅,即电压。先按通用的标准调整心电图机增益,使输人1mV的定标电压时,心电图机的描笔上下移动10mm,即每1mm的振幅相当于0.1mV的电压。在实际操作时,可根据具体情况改变定标电压。如受检者心电波形振幅过小者可加倍输人,振幅过大者可减半输入。正向波形的测量,应以基线的上缘测至波形的顶点之间的垂直距离。负向波的测量,应以基线的下缘测至波形底端的垂直距离。基线(等电位线)应以QRS波起始部作为测量参考点。
三、心电轴及其测量方法
临床所用的心电轴是指QRS向量环的平均心电铀,它常用心室除极时综合心向量在额面上的主导方向来表示,即该向量与Ⅰ导联所成的角度。
1、正常心电轴与电轴偏移
一般情况下正常人左心室除极向量占优势,因此心电轴基本偏向左、后、下方,额面上指向左下象限,故正常人的心电轴在0°—90°之间。<0°视为心电轴左偏,>90°视为心电轴右偏。按其偏移的度数分为轻、中、重度左偏或右偏(图3-1-2)。
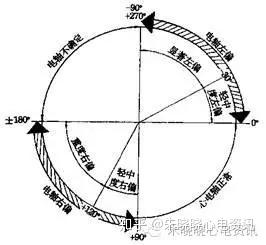
图3-1-2 心电轴的正常范围与偏移

2、心电轴的测量方法
(1)目测法。
此法简单迅速,临床应用最多,但判断略显粗糙,有时会有误判,且不能判断偏移的具体度数。此法主要依靠I、Ⅲ导联QRS波群的主波方向来判定:①心电轴不偏:I、Ⅲ导联主波均向上。②心电轴左偏:I导联主波向上,Ⅲ导联主波向下(背道而弛)。③心电轴右偏:I导联主波向下,Ⅲ导联主波向上(针锋相对)。④心电轴不确定:I、Ⅲ导联主波均向下。又称为SISⅡSⅢ综合征,多由电轴重度右偏发展而来,少数见于正常人。
(2)振幅法。
先测定I和Ⅲ导联QRS波群振幅的代数和,即分别测出I和Ⅲ导联各正向波(正值)及负向波(负值)的代数和,再在该相应导联轴的正侧或负侧找到该值,各做一条垂直线,其交点与中心0点的连线与横轴的夹角所指示的度数即为电轴偏移的具体度数(图3-1-3)。

图3-1-3 振幅法测定心电轴

(3)查表法。
为了加快振幅法测定的速度,可按照I与Ⅲ导联振幅的代数和(整数值)直接查表就可得到电轴偏移的度数。
(4)面积法。
根据I和Ⅲ导联正向波和负向波面积的代数和,或精确测定各导联QRS面积来确定电轴度数。该方法人工进行很难准确,一般只用在计算机测量中。随着数字化技术的进步,该法用得越来越普遍,它不仅能很快地测定QRS电轴,还能很快地测定P与T电轴。
3、心电轴偏移的临床意义
心电轴明显偏移多见于病理状态,但偶可见于正常人,必须结合临床资料与年龄进行判断。一般的规律是婴幼儿电轴右偏,正常儿童电轴有时可达+120°,随着年龄增长电轴逐渐左偏。正常老年人,电轴有时达-30°。
电轴左偏多属病理状态,常见的病因有:
①左前分支阻滞;
②左心室肥厚,
③慢性阻塞性肺气肿;
④下壁心肌梗死;
⑤预激综合征。
电轴右偏常见于:
①儿童;
②左后分支阻滞;
③右心室肥厚,
④慢性阻塞性肺气肿;
⑤侧壁心肌梗死;
⑥预激综合征。
不确定电轴可见于正常人(正常变异),也可见于某些病理情况,如肺心病、冠心病、高血压等。
四、心脏的钟向转位
自心尖部向心底部观察,心脏可循其长轴作顺钟向或逆钟向转位。正常情况下,V1导联R/S﹤1,V3导联R/S=1,V5导联R/S﹥1。如果V3导联的波形出现在V5导联上为顺钟向转位,如果V3导联的波形出现在V1导联上为逆钟向转位。顺钟向转位可见于右心室肥大,而逆钟向转位可见于左心室肥大。正常人也可见心脏钟向转位。 此外,由于胸导联QRS波形易受心内外等因素的影响,有时并非与心脏转位相一致,故目前多数医院未将“心脏的钟向转位”作为一个常规心电图的分析项目。
第二节 心电图的各波段命名及正常范围
心脏每跳动一次就可在心电图纸上记录下—组变化的波形,第—组波形开始至第二组波形的开始称为一个心动周期。一组典型的心电波形常包括四波(P、QRS、T、U)、二段(P-R、S-T)、二间期(P-R、Q-T)(图3-2-1)。
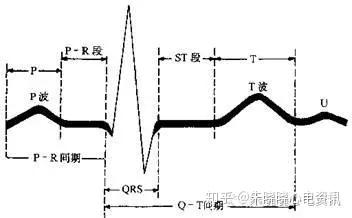
图3-2-1 典型心电图波、段与间期

一、P波
P波是这组波形中第一个小波,代表心房的除极。
1、P波形态
P波呈钝圆形,可有轻度切迹。由于P电轴多在45°-50°之间,故I、Ⅱ、aVF、V5-V6导联直立,aVR导联倒置,V1-V2导联可倒置、直立或双向,Ⅲ或aVL导联有时也可倒置。
2、P波时间
不同导联P波时间可略有不同,—般应<0.11s,多在0.06-0.10s之间。
3、P波振幅
在各肢体导联P波振幅多在0.05-0.25mV,各胸导联P波振幅多在0.05-0.20mV。肢体导联P波振幅≥0.25mV,胸导联P波振幅≥0.20mV,为P波高电压。若P波振幅<0.05mV称为P波低平。V1导联为双向波时,其负向波称为Vl导联P波终末电势(PtfV1),正常人应≤﹣0.04mm﹒s (波幅与时间的乘积)。
二、QRS波群
QRS波群是P波后出现的一组变化复杂且波幅较大的综合波,代表心室除极的电位变化。一般包括2个或3个方向的波。第一个负向波(正向波前的负向波)称为Q波,第一个正向波为R波,第二个负向被(正向波后的负向波)为S波,如果S波后又出现正向波,称为R’波;在R’波后再出现负向波,称为S’波。有的波形上可有切迹、顿挫或挫折。
QRS波群主波(最大波)一般用大写字母表示,其余波用小写字母表示,当正向波与负向波振幅相似且两波分别大于0.5mV时均用大写字母表示,两波分别小于0.5mV时均用小写字母表示;单一负向波命名为QS型。QRS波起点至R波顶点垂线的距离称为室壁激动时间(VAT)。
1、QRS波群形态
①一般I、Ⅱ、aVF、V4-V6导联主波向上,aVR及V1-V2导联主波向下。Ⅲ与aVL导联变化较多,但两者的变化具有对应性,即Ⅲ导联正向波越高,aVL导联负向波加深,反之亦然。当电轴偏移时I与Ⅲ导联也具有这种对应性改变的特点,据I与Ⅲ导联的图形可判断电轴偏移。
②主波向上的导联波形可为单向、双向或三向波,但q波应小于同导联R波的1/4,时间<0.04s。主波向下的导联(aVR除外,主要是V1、V2)不应出现q波,但可以呈QS型。
③常规胸导联应有R波逐渐增高、S波逐渐变浅的变化规律。其中V1、V2导联的R/S<1,V4-V6导联的R/S>1,V3导联的R/S≈1,可根据R/S≈1的导联位置判断钟向转位。若Rv3<0.3mV且Rv2<Rv3称为R波递增不良,约有7%正常人可有这种改变。
2、QRS波群时间
一般在0.06-0.10s之间,应<0.11s。VATv1常被看作右心室的室壁激动时间,应<0.03s。VATv5常被看作左心室的室壁激动时间,应<0.05s (女性<0.045s)。
3、QRS波群振幅
QRS波群在各个导联是不同的,肢体导联振幅较低,胸导联振幅较高。振幅增高多见于心室肥大除极时产生的电动力增大。QRS波群振幅过低也为病理现象。
六个肢体导联每个导联的R十S(绝对值相加)均<0.5mV,称为肢导联QRS低电压;六个胸导联每个导联的R十S(绝对值相加)均<0.8mV称为胸导联QRS低电压。肢导联QRS低电压和胸导联QRS低电压往往同时存在,统称为QRS低电压。
正常人偶有电压过高或过低的表现。如儿童RaVR、RⅢ或Rv1电压可增高,青壮年中可见Rv5电压超过正常的表现。在某些情况下,可见到QRS波形及(或)振幅发生交替性变化,称为电交替,可见于心包积液、某些阵发性心动过速。
QRS波群的振幅在各导联变异较大,但在同一导联内基本上是—致的,有时由于呼吸运动引起QRS波群振幅变化,其特点为随呼吸QRS波群振幅逐渐增大,尔后又逐渐减小,不伴有QRS波形变化。R波在各导联中的最高值:RⅠ<1.5mV,RⅡ<2.5mV,RⅢ<1.5mV,RaVR<0.5mV,RaVL<1.2mV,RaVF<2.0mV。Rv1<1.0mV,Rv3十Sv3<6.0mV,Rv5、Rv6<2.5mV,Rvl+Sv5<1.20mV,Rv5+Sv1<4.0mV(男性)或3.5mV(女性)。
三、T波
T波是继QRS波群后的第三个波,代表心室的复极。一般方向与QRS主波方向一致,升支略缓,降支略陡,呈不对称型,底部宽阔。T波高度应大于同导联R波的1/10,但大多数情况下T波不应高于同导联主波向上的R波,且V5-V6的T波大于V1-V2的T波。但QRS波群低电压时T波可低平或双向。一般V1-V2导联的T波常有低平、双向或倒置,但如V1导联T波直立,V2、V3导联T波不能双向或倒置。多数人V3导联T波应开始直立(钟向转位时例外),但儿童V1-V3,甚至V4导联都可见T波倒置。单纯TⅢ倒置没有病理意义。
T波会因体位、过度换气、情绪紧张、心脏神经官能症而引起倒置,但不会出现T波对称性倒置,倒置深度也常<0.5mV。右侧卧值、平静呼吸或服用普奈洛尔等?受体阻滞剂及钾盐(5-10g)后该情况可以改善。正常人T波可以较高,尤其是伴有J波明显,ST抬高的早期复极综合征时T波高耸明显。若中年以上男性出现V1-V2的T波大于V5-V6的T波,可能伴有病理情况。
T波时间约为0.05-0.25s之间,T波越高大,时间相对越长。
四、U波
U波出现在T波后0.02s左右,时间约为0.16-0.25s,振幅低,肢体导联中常应<0.05mV,胸导联中略高,可达0.2-0.3mV左右。U波方向常与T波一致,不高于T波,若高于T波称为TU倒置。并不是每次记录的心电图上或每个导联上都出现U波。它发生的机制尚不清楚。
五、Ta波(又称TP或PT波)
Ta波代表心房的复极。因该波较小且此时心室除极已经开始,故该波常被P-R段及QRS波群掩盖不易辨别。当病理状态时Ta波增大可引起P-R段移位,传导阻滞时在P波高大的导联上偶可见到Ta波,方向与P波相反。
六、P-R段
P-R段指P波结束至QRS波群开始前的直线距离,代表心房除极结束到心室除极尚未开始的一段时间,也常常看作兴奋从心房传至心室所需的时间。由于与P-R间期意义近似,目前趋向不做常规分析。
七、ST段
ST段指QRS波群终点至T波起点间的一段基线,代表心室除极结束到心室复极开始前的一段时间。其中QRS波群终点与ST段起点的结合部称为J点。ST段受心肌代谢、神经张力、电解质及药物的影响常常发生不同形态的偏移。
正常ST段多位于基线上,可有轻度偏移,但上移应<0.1mV,V1-V3可达0.3mV,S波越深ST段上移越明显。各导联ST段均不能下移>0.05mV(Ⅲ导联有时可超过)。有人认为,在心率正常情况下ST段明显水平型延长可能也有一定病理意义,但一般情况下ST段长度未作明确限定。
八、P-R间期
P-R间期指P波起点至QRS波群起点间的距离,代表心房除极开始至心室除极开始前的时间,也常常看作兴奋从窦房结传至心室所需要的时间。正常人在0.12-0.20s之间,少数人可至0.11或0.21s,它随年龄、心率及迷走神经张力的影响而发生变化。
九、Q-T间期
Q-T间期指QRS波群起点到T波终点间的距离,代表心室除极开始到复极结束所需要的总时间。一般为0.32~0.44s,常常受年龄、心率及迷走神经张力的影响而变化,也容易受药物的影响。心率愈快Q-T间期愈短,反之愈长。临床中常用Barett公式求出:Q-T=0.39×(R-R)±0.04s。还常用校正的Q-T间期(Q-Tc)来纠正心率对Q-T的影响, Q-Tc=Q-T/√R-R。Q-Tc就是R-R间期为1s(心率60次/分)时的Q-T间期。传统的Q-Tc的正常上限值为0.44s,超过此值即认为Q-T间期延长。Q-T间期在不同导联之间存在一定差异,正常人不同导联间的Q-T间期差异最大可达0.05s,以V2、V3导联最长。
第三节 心电图的分析方法
阅读分析心电图之前,应先将记录下的心电图按规定格式自上而下、自左而右排放并粘贴好。若使用多导同步心电图机记录,虽是电脑直接编辑打印,也应注意资料的整洁。阅读时应有固定的顺序,养成良好的工作习惯。阅读前核对定准电压并熟悉有关病史,做到心电图分析与临床病史密切联系。具体步骤如下。
一、找出P波,确定主导心律
心电图中对P波的分析是关键的一环。如果P波有规律地出现,形态及电轴符合窦性
搏动基本特点,P-R间期固定且>0.12s,可考虑激动起源于窦房结,主导心律是窦性的。如果P波不规律,或没有P波,或P波形态及电轴异常应考虑伴有非窦性的搏动存在。若异常搏动连续存在应考虑有异位或并行心律。要注意辨别P被与前一个心动周期的QRS波或T波重叠,或出现在U波的位置上。
二、测量P-P及R-R间期,计算心率
如果心房、心室率规律且一致,P-P或R-R间期仅测量其中一项即可,按公式计算心率。若P波与QRS波的关系不固定,则应分别测量P-P或R-R间期,计算结果分别代表心房率或心室率。若没有P波仅有QRS波群则只测R-R间期计算心室率。两种或两种以上心律并存时,应按主导心律测量。当心律不齐时所记录的心电图应有足够长度以便于计算。
三、分折P与QRS波群及其关系
观察P波形态是否圆钝,有无明显切迹,P波的时间与振幅是否在正常范围内,以及P电轴的方向。
观察QRS波群各波形态,有无异常波形或异常Q波,各导联波形变化是否在正常范围
内。如有异常波形是偶然出现还是持续出现,有无规律性或有无特定导联。测量QRS波群的时间和振幅,观察每个导联的R或S,对过高或过低的波形应具体测量并记下该值。
对于所有的P波(包括P’与Pˉ波)均要分析它与后面QRS波群的关系。如P-R间期是否固定,有无过长或过短的现象,如果有长有短则应寻找变化有无规律。如P波后无QRS波群也应分析没有出现QRS波群的可能原因。
四、测定P-R间期及Q-T间期
一般选择Ⅱ或V1导联等有q波的导联测量,如果P-R间期不固定以最短的P-R间期为参照标准。预激综合征或短P-R综合征者则以正常传导途径下传的P-R间期为参照标准。这两个间期是否正常应参考心率及年龄进行分析。
五、观察ST-T有无改变及改变类型
应观察各导联的ST段有无上移或下移及其具体数值。对有诊断意义的形态改变,如水平型下移、弓背型抬高、鱼钩样下移等最好注明。注意其改变的定位价值及辨别某些影响因素造成的假性改变。T波应结合QRS波群主波方向综合分析,对于异常的T波均应注意所在导联及其形态。
六、判断心电轴与钟向转位
七、结合临床资料作出诊断
心电图记录的只是心肌激动的电活动,心电图检测技术本身还存在着一定的局限性,并受个体差异等多种因素的影响。许多心脏疾病,尤其是早期阶段,心电图可以正常,而不同的疾病却可以有相同的心电图表现。因此,对心电图的各种变化应密切结合病人的年龄、性别、用药情况以及临床病史等资料,综合分析,必要时应亲自询问病史和作必要的体格检查,才能作出正确的心电图诊断。
