2023-2 单纯肾癌吗?抽丝剥茧式看PET-CT影像诊断及鉴别诊断最后结论VHL综合征(林岛综合征)全文
本文图多、文字内容多,阅读需要10分钟,请注意流量。
2023-2【临床信息】
现病史:青年男性,28岁,因腰痛、左侧睾丸痛就诊。查体左肾区按压痛。
既往史:8岁时行颅脑手术。左眼视力明显下降,0.1;右眼未见异常。否认高血压、冠心病、糖尿病等慢性病史,否认乙肝、结核、痢疾等传染病史及接触史,否认食物药物过敏史,否认外伤史。
外院全腹CT增强提示:1、双肾多发占位性病变,考虑透明细胞癌可能。2、右侧肾上腺结节影,考虑嗜铬细胞瘤或转移瘤;3双肾囊肿。胰腺多发囊性病灶;肝S5段钙化灶;副脾。4双侧睾丸区静脉增粗迂曲;5双肺少许实性及磨玻璃结节,性质待定,建议复查待除外转移;6右侧胸膜增厚、黏连。
外院穿刺病理提示:左肾低级别肾癌,结合免疫表型及HE形态考虑透明细胞乳头状肾细胞癌。
【影像图片】
外院全腹CT增强及VR、MIP图像





PETCT冠状位-CT、PET、PETCT融合像

PETCT矢状位T、PET、PETCT融合像

PETCT四幅图-CT、PET、PETCT融合像、全身MIP像
前一张为定位像,后一张为标准像
















延迟后扫描,四幅图定位像及标准像


余脑内及左眼病变图像






请问如何鉴别诊断?如何书写报告?
【影像分析】
外院全腹CT增强及VR、MIP图像,可见双肾平扫见多发结节状稍低密度影,增强皮质期可见明显不均强化,左肾为著,实质期可见强化迅速减低,并见数个囊性未强化结节影。



VR重建可见右肾外突小结节影,左肾下极较大强化不均结节影,强化明显不均,边缘毛糙、外突。

MIP图对于强化结节及血管显示更为清晰明了,右肾强化结节局部外突,左肾下极不均强化结节影,明显不均。强化血管未见异常。

PETCT冠状位-CT、PET、PETCT融合像,下图冠状位可见双肾结节细节,密度不均,局部外突,中心囊变明显,代谢轻度增高。

PETCT矢状位T、PET、PETCT融合像,矢状位左肾下极病灶显示细节清晰,代谢轻度增高。

PETCT四幅图-CT、PET、PETCT融合像、全身MIP像
前一张为定位像,后一张为标准像,左肾下极结节密度不均,可见代谢增高,SUVmax大于3。











右侧肾上腺区异常高代谢结节影,提示转移可能


注意胰腺体多发囊性病变,代谢未见确切异常增高。



延迟后扫描,四幅图定位像及标准像,双肾病灶代谢略减低。


余脑内及左眼病变图像,左侧枕骨骨质局部缺如,为术后改变。


小脑及蚓部可见囊性不均低密度影,代谢未见增高。

左眼视网膜可见点状、高密度影,提示病变。



汇总分析:
1、临床分析:现病史:青年男性,28岁,因腰痛、左侧睾丸痛就诊。查体左肾区按压痛。既往史:8岁时行颅脑手术。左眼视力明显下降,0.1;右眼未见异常。否认高血压、冠心病、糖尿病等慢性病史,否认乙肝、结核、痢疾等传染病史及接触史,否认食物药物过敏史,否认外伤史。
2、外院全腹CT增强分析:1、双肾多发占位性病变,考虑透明细胞癌可能。2、右侧肾上腺结节影,考虑嗜铬细胞瘤或转移瘤;3双肾囊肿。胰腺多发囊性病灶。
3、外院穿刺病理提示:左肾低级别肾癌,结合免疫表型及HE形态考虑透明细胞乳头状肾细胞癌。
4、PET-CT影像分析:双肾可见多发软组织结节影,密度明显不均,代谢轻度增高,SUVmax3.2,轻度高于肾实质;延迟扫描后,SUVmax2.2,代谢轻度减低。胰腺可见多发囊性病变,代谢未见升高。左侧枕骨术后缺如,右侧小脑及蚓部可见囊性病变;左眼视网膜区见点状、结节状钙化灶。
3、分析小结及鉴别诊断:
a、临床病史提示肾脏病变及颅脑术后改变。
b、外院CT增强、VR重建及MIP图提示肾脏富血供肿瘤性病变,考虑透明细胞癌可能。
c、外院病理提示透明细胞癌。
d、PET-CT提示双肾多发结节影,代谢轻度增高,密度明显不均,考虑透明细胞癌可能。胰腺多发囊性病变。右侧小脑及蚓部术后囊变;左侧枕骨术后缺如。左眼多发结节状钙化灶,血管瘤或其他病变要考虑。右侧肾上腺结节。
定位分析:
1、本病非常复杂,多部位、多系统病变,首先双肾结节,右侧肾上腺结节影,胰腺多发囊性病变、右侧小脑及蚓部术后囊变,左眼多发结节状钙化灶,要考虑系统性病变可能。
2、定性分析:
a、外院病理结果结论确切,结合外院CT增强及本院PETCT影像检查,符合透明细胞癌影像改变。
b、右侧小脑及蚓部术后改变,左眼多发结节状钙化灶,需警惕原发灶及全身转移可能,或者为全身系统性或代谢性病变。
c、胰腺多发囊性病变,代谢未见确切异常增高,需要警惕恶性可能。胰腺可有囊肿,但是基本是单发,密度均匀。
d、右侧肾上腺结节影,如果单纯发生,要警惕嗜铬细胞瘤;联合其他病变,首先转移第一位的。
小结分析:结合以上改变,VHL病变呼之欲出了,所有的特征都有。详见下文
林岛综合征
概述:林岛综合征(Von Hippel—Lindau Syndrome,又称“VHL综合征”)是一种罕见的常染色体显性遗传性疾病。其致病基因位于染色体3P25-P26,基本病变是成血管细胞瘤,临床特征为发生于神经系统或视网膜的血管母细胞瘤、肾脏透明细胞癌、嗜铬细胞瘤以及肝、肾、胰腺、附睾等多发囊肿或肿瘤。主要表现为一系列的病变,基本组成分为两部分:
①视网膜、脑干、小脑或脊髓的血管母细胞瘤;
②腹腔脏器病变(嗜铬细胞瘤、肾囊肿或肾细胞癌、胰腺囊肿等
好发部位:
(1)视网膜——成血管细胞瘤和视网膜血管瘤病(45%),多发(66%),双侧(50%)。
(2)CNS——成血管细胞瘤,小脑(65%),大脑,延髓(20%),脊髓(15%),多发性成血管细胞瘤(10%~15%),脊髓空洞症,脑膜瘤,脊髓的动静脉畸形和后颅窝表皮样瘤,以及脊柱粟粒状成血管细胞瘤。
(3)迷路——内淋巴囊肿瘤(7%)。
(4)肺——囊肿。
(5)心脏——横纹肌瘤。
(6)肾——成血管细胞瘤,肾细胞腺瘤,肾细胞癌(20%~40%),多中心(87%)双侧(10%~75%),肾血管瘤,肾皮质囊肿(75%),肾细胞癌(可能起于囊肿壁)。
(7)膀胱——成血管细胞瘤。
(8)附睾或睾丸——附睾囊肿,附睾透明细胞乳头状囊腺瘤,附睾肾上腺样瘤以及睾丸生殖细胞瘤。
(9)宽韧带——乳头状囊腺瘤。
(10)肾上腺——嗜铬细胞瘤,囊肿(10%~17%,双侧40%)。
(11)胰腺——成血管细胞瘤,囊肿(30%的患者,尸检中见72%),囊腺瘤,胰岛细胞腺瘤,胰岛细胞癌。
(12)肝——囊肿,腺瘤,血管瘤和总胆管类癌。
(13)脾——血管瘤和囊肿。
(14)皮肤——痣和咖啡牛奶斑。
(15)骨——囊肿和血管瘤。
(16)其他——大网膜和肠系膜囊肿,副神经节瘤。
临床分型:VHL分3型
Ⅰ型包括视网膜和中枢神经系统成血管细胞瘤、肾囊肿、肾癌和胰腺囊肿。
Ⅱ型除视网膜和中枢神经系统成血管细胞瘤外,还包括胰腺嗜铬细胞瘤和胰岛细胞瘤。
Ⅲ型不常见,包括视网膜和中枢神经系统成血管细胞瘤、嗜铬细胞瘤、肾和胰腺疾病。
临床诊断:
① 至少有一个中枢神经系统血管母细胞瘤;
② 有一个中枢神经系统血管母细胞瘤及VHL内脏器官病变表现;
③ 有典型确切的VHL家族史。
患者罕见有 VHL 的全部表现,大约 50% 只有一项表现。视网膜的病灶通常首先发生,只有少数患者在10岁以前被发现。
不同病变的组合其临床表现不相同。VHL综合征是根据视网膜和中枢神经系统两个以上不同部位的血管母细胞瘤或一个血管母细胞瘤伴有腹腔器官的病变而作出临床诊断。腹脏器官两个以上的病变或有家族史的患者有一个上述病变也要考虑该病的可能。诊断主要通过影像学检查和眼底检查。不同年龄段的患者上述病变发生率是不同的。如嗜铬细胞瘤常早发,而肾细胞癌很少在脑和眼底病变出现之前发生,但其后的发生率可高达70%。所以在临床工作中已诊断或有上述病变怀疑是VHL综合征的患者,应该定期随访,常规行B超或CT检查,以便早期发现病变。Solomon临床观察到VHL综合征的肾囊肿经过3~7年有恶变为肾癌的可能,所以肾囊肿应视为细胞癌的前体给予严密观察。
检查方案:
体检
1有无视网膜病变,包括脱落、出血和失明。
2有无脑的成血管细胞瘤。
3有无胰腺、肝、肺等器官的多发囊肿
4无嗜铬细胞瘤(心慌、头痛、盗汗、间歇性或持续性高血压)
5有无单侧或双侧肾肿瘤或肾囊肿
6其他器官的囊肿及囊腺瘤
辅助检查
1眼底荧光造影
2头部CT或MRI
3腹部B超和CT
4腹膜后器官(肾、肾上腺)B超和CT
5KUB+IVP以利明确泌尿系统形态和功能
VHL患者最常出现症状的年龄在20~30岁之间。临床症状主要取决于受累及的器官。针对 VHL患者检查的剑桥方案由Maher等设计,主要用于VHL患者及其高危人群的检查,方案如下:
无症状的患者
(1)1年1次体检和尿液化验;
(2)1年1次直接或间接检眼镜检查;
(3)1年1次血管造影检查;
(4)1年1次肾脏超声波检查;
(5)每3年MRI或CT检查,50岁以后每5年检查1次;
(6)每3年1次腹部CT扫描(多发肾囊肿缩短检查间隙);
(7)1年1次24 h 集尿做香草扁桃酸检测。
高危人群
上述的草案,增加了年龄限制。
(1)5岁起1年1次直接或间接检眼镜检查;
(2)10岁起1年1次血管造影检查直到60岁;
(3)15~40岁每3年1次MRI或CT检查脑部,然后每5年检查1次直到60岁;
(4)20~65岁每3年1次腹部CT扫描。
平片
对VHL患者的检查诊断,几乎不起作用。。
CT
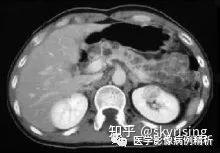
林岛综合征CT表现
CT可以显示CNS成血管细胞瘤囊性病灶内3~15 mm 的壁结节,15%的患者表现为多囊并伴有增强,只有10%呈实体增强。小脑最常被累及,其次是延髓,脊髓和脊神经根。幕上成血管细胞瘤罕见。成血管细胞瘤不钙化,借此可以与囊性星形细胞瘤鉴别。典型的囊性毛细胞星形细胞瘤发病年龄比成血管细胞瘤更年轻。脉络膜毛细胞管瘤在组织学上类似成血管细胞瘤,其中25%~30%见于VHL患者,CT增强扫描可显示肿瘤强化。视网膜血管瘤很小,CT不能显示,诊断主要依赖检眼镜检查。CT 对VHL患者的肾病变诊断虽然非常重要,CT不能准确鉴别囊性肾癌,囊肿内的癌症和非典型囊肿,因此CT发现VHL患者肾癌的敏感性不高,诊断要采取多种方法互补。肾腺瘤是潜在恶性病变。这些腺瘤通常<3 cm,位于皮层包膜下,与肾细胞癌不能鉴别。25%的患者呈多发表现。内淋巴囊肿瘤位于迷路后区,呈破坏性生长,病灶中心钙化。乳突内淋巴囊肿瘤外周都可见薄层钙化,代表膨胀的岩骨骨皮质。肿瘤生长缓慢,且向2个方向伸展,即外耳外侧的颈静脉孔方向以及内侧的桥小脑角。CT图像上,这些肿瘤的边缘呈地图样或虫噬状,瘤内骨呈网状或针状,静脉注射对比剂在囊肿区域内表现为散在的斑块样增强。胰腺囊肿非常常见, CT和超声是发现胰腺囊肿和囊腺瘤的最好方法,薄层 CT 能更好地发现病变。但是发现肾癌的敏感性不高,鉴别囊性肾癌,囊肿内癌以及非典型囊肿不可靠,也不能鉴别肾腺瘤和肾癌,但是CT 比超声能更敏感地发现小病灶,增强 CT可减少漏诊的机会。VHL的鉴别诊断应当包括散发成血管细胞瘤,囊性星形细胞瘤,蛛网膜囊肿,囊性转移癌,肾腺瘤,肾癌,肾囊肿,胰岛细胞瘤。内淋巴囊肿瘤需要与其他桥小脑角区的肿瘤鉴别。
MRI
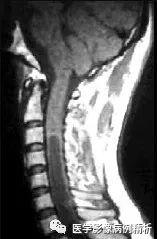
林岛综合征MR表现
MRI有多参数成像的特点,有良好的组织分辨力,且没有辐射损伤,因此发现CNS各个部位的成血管细胞瘤有优势。CNS成血管细胞瘤以小脑最常见,其次是延髓,脊髓和视网膜。成血管细胞瘤可以孤立出现,但是视网膜的病灶只见于VHL。MRI表现为一边界清楚的囊性病灶,紧邻软脑膜侧伴有血供丰富的壁结节。囊液为富含蛋白液体和(或)囊内出血,在所有序列中与脑脊液相比可以是等信号,但更常见的是在T1、T2加权中呈轻度高信号。壁结节T1像呈轻度低信号,T2像呈轻度高信号,增强扫描明显强化。在病灶周围和实体部分可见较大的供血或引流血管,在自旋回波成像中表现为管状的流空区。内淋巴囊肿瘤T1、T2信号不均匀,局部高信号代表亚急性出血,低信号代表钙化或含铁血黄素沉积。含血液或蛋白液体的囊肿,T1、T2均呈高信号。>2 cm 的肿瘤可以有流空表现。注射造影剂后,呈不均匀增强。VHL患者的脉络膜毛细胞管瘤MRI表现为T1轻度高信号,与眼黑色素瘤相似,但与色素性黑色素瘤不同,后者在T2像上呈高信号。视网膜成血管细胞瘤介于1.5~2 mm 之间,在MRI上不能显示。脊柱的成血管细胞瘤大部分是髓内肿瘤,占75%,也可以在神经根(20%)或者是硬膜下髓外(5%)。肿瘤大多数位于颈胸椎,肿瘤使脊髓膨大,并伴有囊变。MRI上表现为边界清楚的强化肿块。脊柱成血管细胞瘤是潜在的蛛网膜下出血的原因之一。脑血管造影阴性的蛛网膜下腔出血的患者作脊柱对比剂增强MRI可以排除脊柱的隐形成血管细胞瘤。增强可见壁结节,背侧较大的引流血管表现为迂曲的信号空。VHL患者的嗜铬细胞瘤MRI表现与单纯嗜铬细胞瘤无异。T1像上肿瘤信号与肝对照呈等信号或轻度低信号,T2像上呈显著高信号。CT虽然也可以清晰显示肾上腺及其他器官,而异位的嗜铬细胞瘤则用MRI检查较有优势。CT发现肾上腺病灶后,也常需要继续作MRI检查。MRI是CNS成血管细胞瘤成像和无症状VHL患者及高危人群检查的首选检查方法。假阳性诊断见于囊性星形细胞瘤,肿瘤常<5 cm,壁厚且伴有钙化。囊性转移瘤通常与成血管细胞瘤相似。脊柱的成血管细胞瘤必须与髓内出血鉴别。内淋巴囊肿瘤可能与其他的桥小脑角肿瘤相似,无功能的肾上腺瘤,肾上腺皮质腺瘤,肾上腺囊肿必须与VHL的嗜铬细胞瘤鉴别。
超声
超声发现肾癌原发病灶的敏感性可以和CT相比。超声是检查已知VHL和高危人群腹部的首选方法,可以非常敏感地显示腹内肿块和囊内容物的特点。视网膜的检查也最好用超声来成像,视网膜成血管细胞瘤是VHL最常见且是最早的病灶,有45%~59%的VHL患者有此表现。病灶常常位于视网膜的周围,也可直接累及视神经盘。典型可以见到扩张的输入动脉和静脉。病变如果位于周围通常无症状,如果体积增大,或位于中央则可引起视野缺损,大多数表现为视网膜颞侧较小的低回声肿块。只有较大的视网膜病灶才可以在对比剂增强CT及MRI上见到。超声很难鉴别肾腺瘤和肾癌,也不能区别复杂的良性囊肿和恶性的囊性转移。
核素
核素检查可以诊断CNS肿瘤,监测治疗以及明确病变的功能特点,后者在横断成像上(例如CT)是无法实现的。核医学的价值目前主要体现在正电子体层显像(PET)。18F-FDG葡萄糖(FDG)可以提供CNS肿瘤代谢活动的指征,其表现与肿瘤生长率相关。FDG?PET扫描不受术后反应或激素的影响,可以提供肿瘤残留或肿瘤复发的信息。核素也被用于发现VHL患者恶性病变的骨转移以及肾肿瘤切除术以后的肾功能评价, 碘131间碘苯甲胍(131I MBG)可以有效地发现嗜铬细胞瘤,这项技术是在临床和实验室有充分的证据证明有肿瘤存在但CT和MRI检查无异常时就特别有价值。131I MBG全身闪烁照相从功能代谢可以判断是否是恶性嗜铬细胞瘤,这种方法可以为未来的治疗提供方向。但是,虽然131I MBG摄入发现嗜铬细胞瘤的敏感性为80%~90%,特异性98%,但甲状腺髓样癌,神经母细胞瘤和副神经节瘤出现同样有131I MBG摄入存在。
血管造影
成血管细胞瘤的血管造影显示为富血管病灶,壁结节持续早期明显增强,可见增粗的输入血管。血管造影成像早期的静脉显影(静脉瘘)常提示成血管细胞瘤。有时,脊髓成血管细胞瘤的引流静脉非常明显而可能被误认为动静脉畸形,仔细研究血管造影像上的毛细血管期可以发现具有特征的均匀的瘤结节染色。内淋巴囊肿瘤在血管造影上也是富血管肿瘤,由颈外动脉供血,较大的肿瘤也从颈内动脉获得额外血供。但血管造影的表现不具特异性,其他血管类肿瘤有相似表现。而且囊性脑膜瘤,脑膜血管外皮细胞瘤与成血管细胞瘤表现类似,因此结合临床和影像表现显得非常重要。
介入
术前栓塞有助于手术完全切除内淋巴囊肿瘤和成血管细胞瘤。治疗包括肿瘤的切除,引起压迫症状囊肿的抽吸术,视网膜病灶的光凝固术和冷冻治疗。但肿瘤栓塞时可能造成正常器官栓塞形成,由此可能引发法律问题。
结论
放射学在VHL的管理中起重要作用,各部位的肿瘤用超声,CT,MRI,核素和血管造影等不同的成像方法都可以显示,但是,仍需要区别对待。比较而言,CT是一种发现身体各处肿瘤的最好方法,CT 比超声能更敏感地发现肾脏的小病灶,缺点是有电离辐射,因此对无症状患者和高危人群的检查就不理想。其次依据不同的部位要选择不同的检查方法,CT,MRI显示颅内病灶最好,MRI更适合检查脊髓病变,视网膜肿瘤以超声为首选,肾脏和胰腺以超声和(或)CT检查为好。因为VHL病灶的非手术治疗已经日益被接受且受到重视,超声和MRI的密切随访在疾病的进展中也起着重要的作用。无症状患者或者高危人群的检查,以非侵入性检查为主,最好不要选择有电离辐射的仪器,超声和MRI应当列为首选。
治疗:
1视网膜病变治疗手段为激光。
2中枢神经系统病变治疗靠手术或激光,治疗上最主要的难点是多个肿瘤的散在分布。中枢神经病变根据部位行手术或X刀、伽玛刀治疗。
3胰腺囊肿治疗应尽量避免外科手术。VHL综合征患者偶见有胰腺囊肿,遍布整个胰腺的小囊肿为其特征,胰腺囊肿无恶变倾向,应不予处理。
4嗜铬细胞瘤治疗应以肿瘤剔除术为主。
5肾脏病变:
肾囊肿:应每六个月复查一次CT,一旦发现轻微异常(如囊壁的不规则、形态的异常或囊内有分隔出现),即应行手术切除治疗。
肾细胞癌:4cm以内肾肿瘤采用肾部分切除术;双侧肾肿瘤最后可行双侧全肾切除术加透析,随诊2年无恶性肿瘤生长可考虑肾移植术 。肾细胞癌的治疗与散发性肾细胞癌有所不同,由于前者常为双侧多发,肿瘤生长较慢,转移较晚,故即使为单侧肾癌,也应尽量行保留肾单位的肿瘤切除手术,因为对侧也有在今后发生肾肿瘤的可能。多年临床观察发现,双侧全肾切除会诱发或加快其它部位的VHL肿瘤的生长,主要认为是由于移植术后的免疫抑制治疗和应用透析的结果。
